Virus and cancer: can you catch cancer? Some tumour viruses have made essential contributions to two major areas of cancer research. Firstly, viruses were fundamental to the discovery and analysis of cellular growth control pathways and the synthesis of modern concepts of cancer biology and, secondly, to the identification of the etiology of some cancers. Viruses that are accepted as etiological factors of cancer include hepatitis C virus, hepatitis B virus, Epstein-Barr virus, human papilloma virus and human T-cell leukemia virus type I.
La relació entre el càncer i la infecció per virus resulta inquietant, almenys per als qui no estan familiaritzats amb el tema. És que el càncer es pot contagiar? La resposta, d’una manera general i sobre la base dels coneixements actuals, és que no. No obstant, és un “no” que es diu amb la boca petita, ja que sí que hi ha una relació fins en el 15% dels càncers coneguts amb la infecció per diferents virus i, en algun d’ells (el càncer de cèrvix, per exemple), la transmissió de persona a persona representa un paper primordial.
Resulta curiós, encara que no siga excepcional, que Peyton Rous, el 1911, –de qui es té constància que va apuntar la possibilitat de la relació entre càncer i virus–, rebera el rebuig de la comunitat científica del moment. De fet, va haver d’esperar 55 anys fins que li donaren el premi Nobel per la demostració de la transmissió del sarcoma del pollastre a través d’un filtrat del tumor.
Per als investigadors, la implicació dels virus en el desenvolupament del càncer és, per contra, un fet tremendament atractiu. Aquesta atracció s’ha fonamentat en l’aportació que ha tingut i té l’estudi dels virus oncogènics en el coneixement de la carcinogènesi.
«El virus per si sol no és prou per a produir un càncer. Altres elements, constitucionals de la persona o ambientals, són necessaris per al desenvolupament definitiu del càncer»
Conceptes previs
És possible que a la majoria el terme càncer els resulte conegut, tot i això, no serà sobrer recordar alguns conceptes que poden ser útils. En primer lloc, recordar que càncer és un nom col·lectiu que es dóna a un determinat nombre de malalties que es caracteritzen per un creixement incontrolat de les cèl·lules. Quan les cèl·lules es multipliquen d’una manera incontrolada el conjunt de teixit que es desenvolupa es denomina tumor. No tots els tumors són cancerosos. D’un tumor no cancerós se’n diu tumor benigne. Les cèl·lules cancerígenes no són sensibles als senyals que, de forma habitual, inhibeixen la reproducció excessiva de les cèl·lules normals, i per això creixen de manera incontrolada.
L’apoptosi és un mecanisme defensiu del cos pel qual, quan una cèl·lula està prou alterada per no poder complir la seua missió o representa un perill, es desencadena una resposta de la mateixa cèl·lula que la condueix a la mort. Molts dels elements que afavoreixen el desenvolupament d’un càncer ho fan mitjançant la inhibició d’aquest mecanisme. La inducció del càncer es denomina oncogènesi o carcinogènesi. Pràcticament qualsevol cosa que puga alterar el material genètic d’una cèl·lula és un agent potencialment cancerigen. Actualment se sap que alguns tipus de càncer són produïts per virus, virus oncogènics.
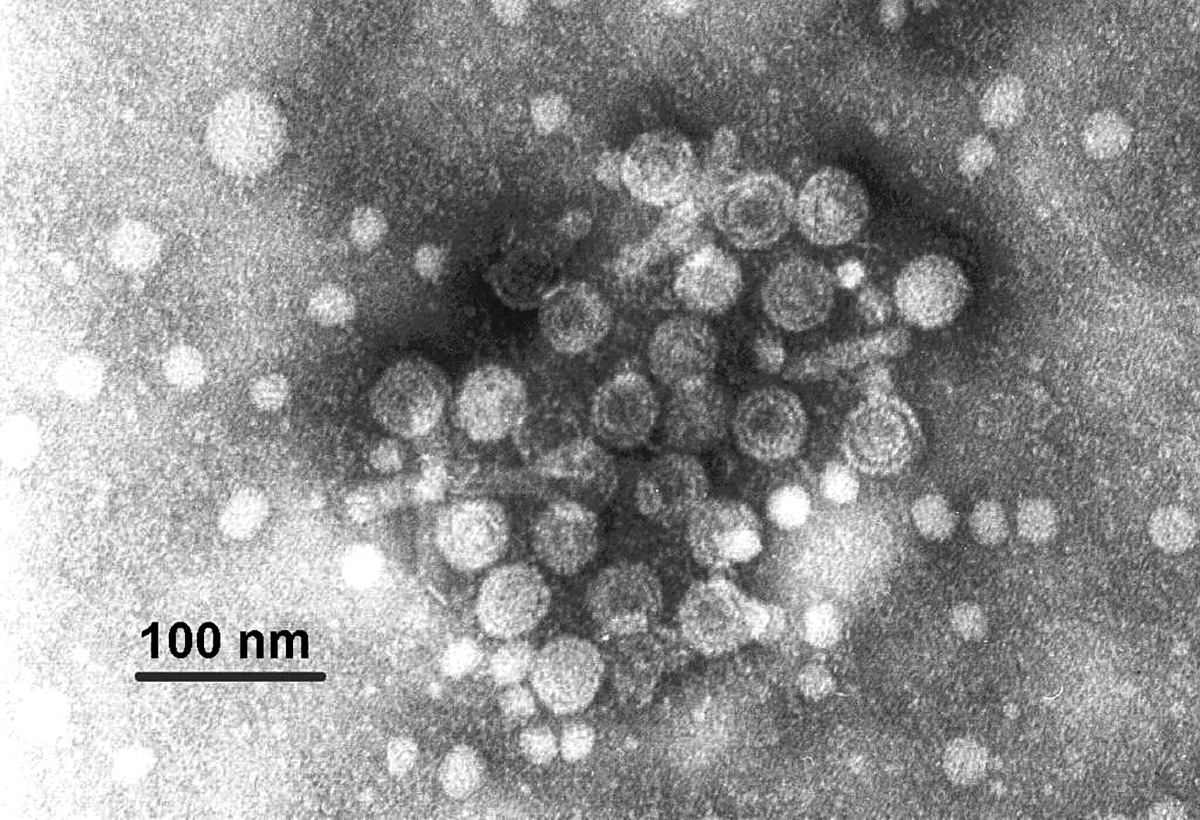
Fotografia amb el microscopi electrònic de partícules del virus de l’hepatitis B.
Virus implicats en el desenvolupament de càncer en humans
Hi ha diferents virus, molt diferents entre si des del punt de vista biològic, que s’han relacionat amb el desenvolupament d’un càncer en humans. Els més rellevants són el virus d’Epstein-Barr (VEB), el virus herpes tipus 8 (VHH-8), el virus linfotròpic T humà tipus 1 (VLTH-1, de l’anglès HTLV-1, human T-cell lymphotropic virus), el virus de l’hepatitis B (VHB), el virus de l’hepatitis C (VHC), el virus del papil·loma humà (VPH), i els Poliomavirus, en concret, el virus del simi 40 (VS40).
Per a entendre els mecanismes pels quals un virus pot ser un agent causant d’un càncer convé tenir present una màxima: l’objectiu del virus no és produir un càncer sinó mantenir la cèl·lula viva per propagar-se. En definitiva, el virus produirà proteïnes que eviten la mort cel·lular (o apoptosi), i té múltiples gens per a mantenir viva la cèl·lula. Si una cèl·lula acumula danys i té un virus que no li permet compondre’s, la cèl·lula tendirà a transformar-se.

Peyton Rous, va haver d’esperar 55 anys fins que li donaren el premi Nobel per la demostració de la transmissió del sarcoma del pollastre a través d’un filtrat del tumor.
Es consideren dos mecanismes principals pels quals els virus participen en l’oncogènesi. El primer és mitjançant una acció directa, és a dir, el virus mateix, en infectar la cèl·lula, conté uns elements (els oncogens) que tenen per objectiu crear un entorn natural que afavoresca la replicació i l’expressió de gens del virus. Això ho fa mitjançant unes substàncies l’acció de les quals determina que la cèl·lula infectada passe a la fase de replicació (fase M o de mitosi) del cicle cel·lular. Així, alguns tipus del virus del papil·loma humà presenten unes proteïnes (E6 i E7) que inactiven uns gens supressors (p53 i pRb) que, en condicions normals, frenen aquest pas. Un altre virus que actua d’aquesta manera és el virus d’Epstein-Barr, que codifica una proteïna que, quan s’uneix a determinats receptors, desencadena una seqüència d’esdeveniments que condueixen a senyals proliferatius. En general, és el mecanisme principal en els càncers humans.
El segon mecanisme és mitjançant una activació indirecta. El virus el que fa és afavorir que la cèl·lula infectada produesca substàncies que estimulen la seua capacitat de replicació. Els retrovirus (el VLTH-1) i els virus de les hepatitis B i C podrien actuar d’aquesta manera.
I quines són les característiques peculiars que presenta cada un dels tipus de càncer en què s’ha implicat algun virus? Un element comú que es podrà observar en tots és que la prevalença de la infecció de cada virus en una determinada població excedeix de llarg la incidència del càncer corresponent. Això demostra que el virus per si sol no és prou per a produir un càncer i altres elements, bé constitucionals de la persona, bé ambientals, són necessaris per al desenvolupament definitiu del càncer.
«Convé tenir present una màxima: l’objectiu del virus no és produir un càncer sinó mantenir la cèl·lula viva per propagar-se»
Condilomes i càncer cervical
El culpable més clar en l’oncogènesi viral és el virus del papil·loma humà (VPH), que és present en el cent per cent dels càncers cervicals (o del coll uterí). Hi ha més de cent tipus de VPH, i quaranta d’ells estan lligats als càncers del coll de l’úter, anus, vulva, vagina, penis, orofaringe, boca i pell. Totes les variants del VPH es propaguen fonamentalment per mitjà del contacte sexual, generalment després de la formació de condilomes. Per això s’arriba a considerar el càncer de cèrvix una autèntica malaltia de transmissió sexual.
A pesar d’això, de totes les dones infectades, només una petita proporció desenvoluparà un càncer. Així, el VPH és la malaltia de transmissió sexual més freqüent en el món i el càncer cervical és el segon més comú entre les dones. D’altra banda, les dones sexualment actives tenen un risc del 75% de contraure el VPH. No obstant això, per cada milió de dones contagiades, el 10% tindran canvis precancerosos en els seus teixits cervicals. D’aquestes, un 8% presentaran un carcinoma in situ (incipient, sense capacitat de desenvolupar metàstasi) i un 1,6% un càncer invasiu (amb capacitat de desenvolupar metàstasi). En tot cas, és tal la importància del VPH que, a més de les mesures de prevenció mitjançant l’educació sexual, moltes de les investigacions actuals tenen com principal propòsit la identificació de possibles vacunes contra aquest virus.
També s’ha proposat que el VPH, agent també de la formació de les berrugues comunes, podria tenir algun paper en càncer de pell tipus no melanoma, encara que aquest punt encara està en discussió excepte en el cas de la seua implicació en una malaltia rara denominada epidermodisplàsia verruciforme.

Imatge acolorida del virus del simi 40 a partir de raigs X. / © Jean-Ives SGRO
Càncer de fetge
Un altre càncer fortament associat amb les infeccions virals és el de fetge. Junt amb el càncer cervical representa el 80% de tots els càncers relacionats amb virus. El principal factor de risc de l’hepatocarcinoma és la infecció amb el virus de l’hepatitis B (VHB) o C (VHC). En aquest cas, en què el càncer pot tardar fins a trenta o quaranta anys a desenvolupar-se, la inflamació crònica que s’origina com a conseqüència de la infecció vírica sembla tenir un paper crucial. En tot cas, i igual com en els altres virus, el mecanisme pel qual es desenvolupa el càncer probablement incloga una combinació d’esdeveniments indirectes. Entre aquests, cal esmentar la resposta immunitària o la seqüència necrosi-inflamació-regeneració desencadenada per la infecció del virus. Com més regeneració hi haja, més cèl·lules es replicaran i més probabilitat hi ha que se’n desenvolupe alguna de cancerosa. A més, s’han observat algunes proteïnes que podrien tenir funció oncogènica (com la proteïna X del VHB).
Limfomes
Les cèl·lules del sistema limfàtic són especialment susceptibles al dany viral. Diversos virus, entre els quals s’inclouen el virus del simi 40 (VS40), el virus d’Epstein-Barr i el virus herpes humà tipus 8 (VHH-8), han estat associats amb els limfomes. Es desconeix si la presència d’aquests virus en limfomes és una de les causes del seu desenvolupament o una conseqüència que les cèl·lules linfomatoses siguen més susceptibles de ser infectades. Siga com siga, es coneixen alguns dels mecanismes pels quals aquests virus poden participar en l’oncogènesi dels limfomes, per la qual cosa sembla probable que hi tinguen alguna implicació.
El virus d’Epstein-Barr és també un clar exemple de com un virus molt prevalent en la població demostra una capacitat limitada de produir un càncer. Es tracta d’un virus que pertany a la família dels virus herpes humans, a la qual pertanyen també els virus que produeixen l’herpes labial, la varicel·la o l’herpes zòster. Segons sembla, aquesta família de virus podrien ser especialment carcinogènics perquè contenen una multitud de gens que poden evitar l’apoptosi. No obstant això, hi ha diferències importants dins de la família, perquè no es coneix potencial oncogènic al virus de l’herpes simple (causant de l’herpes labial o genital), ni al virus de la varicel·la-zòster (causant de la varicel·la i també de la malaltia recurrent herpes zòster). Aquest virus causa la mononucleosi infecciosa en la població jove. Es transmet per la saliva i s’estima que el 80% de la població mundial l’ha patit, siga de forma clínica florida o de forma asimptomàtica. En un estudi es va observar que la gent que havia patit la mononucleosi tenia el doble de risc de presentar una malaltia de Hodgkin (un tipus de limfoma). A pesar d’això, el risc és encara baix perquè només 1 de cada 1.000 adults joves amb mononucleosi desenvoluparà aquest limfoma.
Sobre aquest virus resulta curiós que la seua infecció estiga associada a distints càncers en les diferents regions del món. A Amèrica del Nord i Europa, s’associa amb la ja esmentada malaltia de Hodgkin, mentre que a la Xina s’associa amb càncer nasofaringi i a l’Àfrica amb el limfoma de Burkitt. A més, en el cas del limfoma de Burkitt, un altre tipus especial de limfoma, crida l’atenció que a l’Àfrica està associat a la infecció pel virus d’Epstein-Barr en quasi tots els casos, mentre que en als Estats Units només ocorre en un 20%. Es demostra d’alguna manera la importància dels factors ambientals.
Un altre membre de la família dels herpes virus que s’associa amb alguns tipus de limfoma és el virus herpes tipus 8. Aquest virus conté molts oncogens semblants als humans i es presenta en el limfoma de Castleman i en quasi el cent per cent dels casos del limfoma de les cavitats. Aquest virus, a més, té una relació estreta amb un altre càncer d’origen vascular: el sarcoma de Kaposi, en què es troba també en el cent per cent dels casos.
© H. Ackermann
Càncers gastrointestinals
Encara que el germen que més s’ha relacionat amb la producció de càncers gastrointestinals, en concret amb el càncer gàstric, és un bacteri (Helicobacter pylori), s’han realitzat diferents investigacions per cercar altres agents infecciosos que pogueren contribuir als càncers del tracte gastrointestinal.
Així, s’ha trobat citomegalovirus (un altre membre de la família dels herpes virus), un virus que ha infectat el 40% de la població dels Estats Units, en el 85% de les cèl·lules canceroses del còlon i també s’ha trobat en alguns tumors cerebrals. També, el virus JC, un virus del polioma present en el 80% dels adults, s’ha trobat en un 90% dels càncers de còlon. En tot cas, el seu paper està per dilucidar.
El cas especial de la infecció pel virus de la immunodeficiència humana
El sistema immunitari representa un paper fonamental en la defensa, no sols contra agents externs, sinó contra qualsevol element del cos que es comence a comportar de forma anòmala, com passa quan es desenvolupa un càncer. Així com un dels primers passos que ha de seguir una cèl·lula cancerosa per a progressar i multiplicar-se és esquivar els mecanismes que controlen el creixement cel·lular, un altre dels elements que ha d’evitar és el sistema immunitari. Les cèl·lules canceroses que sobreviuen són aquelles que escapen de la vigilància d’aquest sistema.
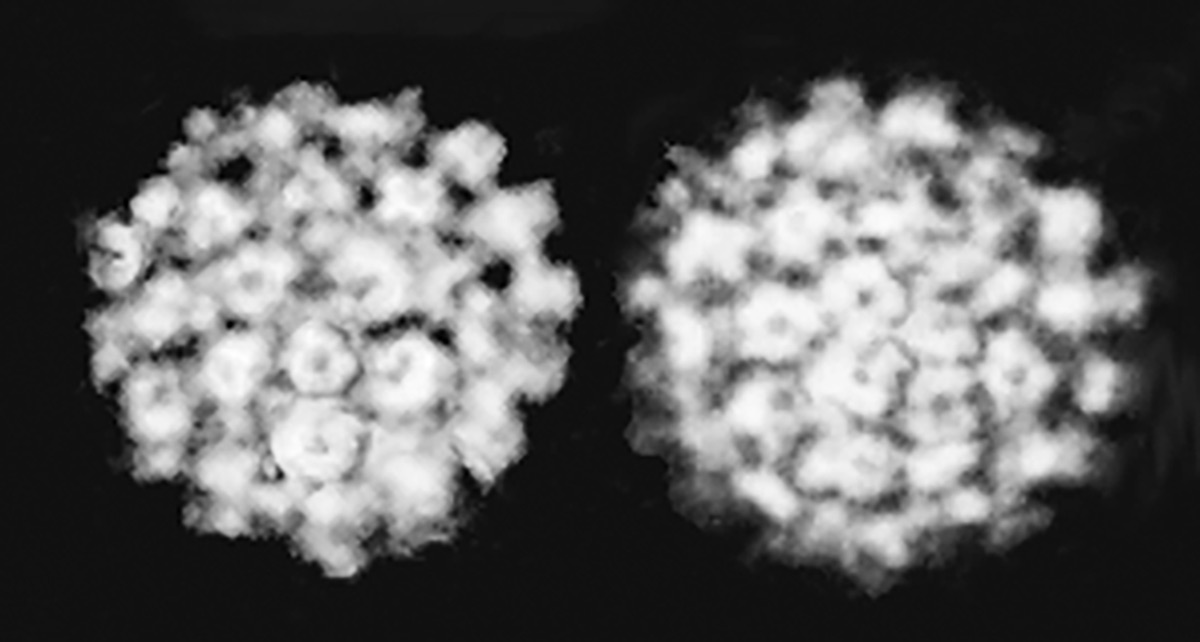
Micrografies obtingudes amb microscòpia electrònica del virus de l’herpes (dalt) i del papil·lomavirus (baix). / © H. Ackermann
Amb bona lògica, qualsevol tipus d’immunodeficiència (defecte en la funció del sistema immunitari) afavorirà el desenvolupament de càncers per dues raons. En primer lloc, perquè molts dels càncers que s’inicien, i que en condicions normals serien eliminats, sobreviuran. En segon lloc i de forma indirecta, perquè la mateixa immunodeficiència fa que també es tinga una major predisposició a la infecció per molts gèrmens, entre els quals es troben els virus i, per descomptat, aquells que han demostrat tenir un poder oncogènic. Aquest fet sembla fins i tot més potenciat en el cas de la infecció pel virus de la immunodeficiència humana (VIH). De fet, una de cada deu persones infectades pel VIH té algun tipus de càncer associat amb la dita infecció. Aquest virus sembla causar el càncer de forma indirecta i mitjançant més d’un mecanisme, però sobretot perquè afavoreix les infeccions per altres virus.
La relació entre els virus i el càncer és molt suggestiva per als investigadors i una preocupació per a la població. És interessant perquè ha permès conèixer molts dels mecanismes de progressió del càncer i, amb això, dissenyar mètodes d’eliminar-lo o, almenys, de controlar-lo. No obstant això, és una preocupació perquè els virus són elements que es poden propagar entre la població. A més, quan hi ha elements ambientals addicionals, un augment de la prevalença necessàriament ocasionarà l’augment de la incidència del càncer.
La bona notícia sobre el paper dels virus en la carcinogènesi són les vacunes, que poden prevenir la infecció per virus. De fet, les vacunes contra el virus del papil·loma humà i contra el virus de l’hepatitis B tenen una capacitat potencial de reduir la incidència global del càncer en un 15%.
Actualment es treballa en el desenvolupament de vacunes contra el VIH, el virus d’Epstein-Barr i el virus de l’hepatitis C, entre altres. A més a més, els virus es poden utilitzar com a vectors per a transportar teràpia gènica a pacients amb càncers o altres malalties.
Bibliografia
Butel, J. S., 2000. “Viral carcinogenesis: revelation of molecular mechanisms and etiology of human disease”, Carcinogenesis, 21: 405-426.
Weiss, R. A., 1999. “Viruses, cancer and sida”, FEMS Immunol. Med. Microbiol., 26: 227-232.





