el ideario popular, la diseminación a través de redes sociales o la «costumbre» han propiciado diversos mitos sobre el ahogamiento y los incidentes acuáticos que no están basados en evidencias y pueden tener efectos colaterales o limitan la comprensión de este fenómeno. El objetivo de este trabajo ha sido analizar el origen de los mitos más frecuentes relacionados con los incidentes acuáticos y ofrecer una perspectiva científica para su refutación.
Materiales y métodosdoce expertos de las Ciencias de la Salud mediante un grupo nominal realizaron el cribado de conceptos en 3 fases: 1ª revisión literatura científica en PubMed en la que se abordasen conceptos erróneos u obsoletos relacionados a los incidentes en entornos acuáticos, 2ª el grupo elaboró un listado de 16 ítems susceptibles de analizar y 3ª se seleccionaron por consenso los mitos considerados más relevantes.
Resultadosmediante consenso de expertos y las evidencias disponibles, 10 ítems fueron identificados como potenciales generadores de conceptos erróneos o mitos: el «corte de digestión», el uso de flotadores para prevenir el ahogamiento, hiperventilar antes de bucear, las implicaciones de la bandera roja en las playas, el proceso de ahogamiento, la principal función de los socorristas, orinar sobre picaduras de medusa, la terminología sobre ahogamiento y la reanimación de ahogados.
Conclusiónen el ámbito del ahogamiento se sigue utilizando terminología obsoleta y existen creencias populares erróneas que deberían ser actualizadas y desmitificadas, ya que esto podría contribuir a disminuir la incidencia del ahogamiento y sus secuelas.
Popular ideology, dissemination by social networks or the “custom” have fostered numerous myths about drowning and aquatic incidents that are not based on evidence and may be harmful or limit the understanding of this phenomenon. The aim of this paper is to analyze the origin of the most frequent myths related to aquatic incidents and to offer a scientific perspective for their refutation.
Materials and methodsTwelve experts in the health sciences by means of a nominal group carried out the screening of concepts in three phases: 1st review of scientific literature in PUBMED in which erroneous or obsolete concepts related to incidents in aquatic environments were addressed, 2nd phase the nominal group elaborated an initial list of 16 items to be analyzed, 3rd phase the final list was refined to 1 by universal consensus of the nominal group.
ResultsThrough expert consensus and available evidence, ten items were identified as potential generators of misconceptions or myths: the “digestion cut-off”, the use of floats to prevent drowning, hyperventilating before diving, the implications of the red flag on beaches, the drowning process, the main role of lifeguards, urinating on jellyfish stings, drowning terminology, and resuscitation of drowned persons.
ConclusionIn the field of drowning, obsolete terminology continues to be used and there are erroneous popular beliefs that should be updated and demystified, as this could contribute to reduce the incidence of drowning and its sequelae.
Las creencias populares en relación con los incidentes en el medio acuático, la percepción general sobre el riesgo y la prevención del ahogamiento, se suelen sustentar sobre asunciones sin evidencia científica (presunciones) o incluso contra la evidencia científica (mitos)1,2.
Estas creencias no son inocuas ya que pueden dar lugar a decisiones equivocadas o intervenciones que no se ajustan a las evidencias científicas disponibles. Por ello, la comunidad científica relacionada con el medio acuático apoya iniciativas que eliminen o al menos atenúen los efectos de estas falsas verdades3,4.
Sin embargo, no se dispone de ningún documento científico en español que aborde esta problemática y se oriente a 3 grupos de interés: a) personal sanitario y primeros intervinientes capacitados (socorristas), b) usuarios de instalaciones acuáticas y c) reguladores y responsables políticos de los espacios acuáticos.
Por tanto, el objetivo de este artículo es realizar un abordaje basado en evidencia científica y en las recomendaciones de expertos, sobre los mitos y falsas creencias en torno a «las costumbres en el medio acuático» más comunes en España.
Material y métodosUn grupo de 12 expertos, formado por médicos (urgencias, pediatría y forense), enfermeros, socorristas y expertos en fuentes documentales, fueron invitados a participar en un grupo de discusión nominal sobre prevención y salud pública en entornos acuáticos. Nueve de ellos pertenecen al grupo de trabajo SEMES-Socorrismo de la Sociedad Española de Medicina de Urgencias y Emergencias (SEMES).
El grupo propuso un listado de presunciones y mitos desde el ámbito biomédico (personal de urgencias, sanitarios y socorristas), ciudadano (usuarios de espacios acuáticos) y técnico (gestores de riesgos), siguiéndose para ello 3 estrategias de selección:
- a)
Revisión de la literatura científica del repositorio PUBMED en la que se abordasen conceptos, mitos o falsas creencias en torno a los incidentes acuáticos. En la búsqueda se usaron los siguientes Medical Subject Headings (Mesh): drowning AND/OR near drowning, cardiopulmonary resuscitation AND drowning, jellyfish venom AND urine, pero también palabras clave no consideradas Mesh: dry drowning, hypoxic blackout.
- b)
La experiencia profesional como facultativos o socorristas.
- c)
El recopilatorio de consultas recibidas por diferentes perfiles (sanitarios, periodistas, gestores y ciudadanos) a través de las redes sociales y el correo electrónico del grupo de trabajo SEMES-Socorrismo.
El criterio de inclusión de cada ítem era el consenso entre todos los miembros del grupo.
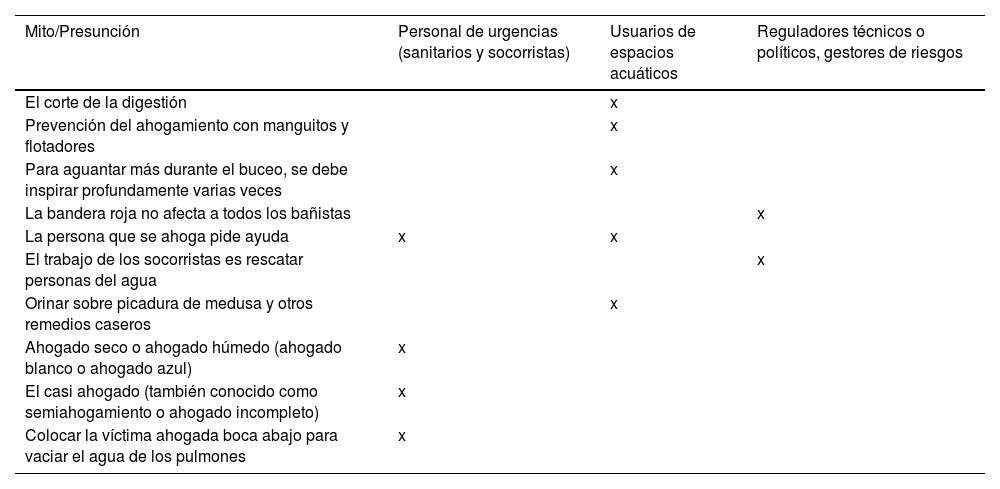
ResultadosSe identificaron inicialmente 16 presunciones, mitos o bulos. Tras una segunda ronda, se reagruparon 2 mitos en 1 y se descartaron otros 5 por no tener el consenso del grupo, de modo que se seleccionaron 10 y se agruparon según el perfil de los destinatarios (tabla 1) (Figura 1).
Clasificación de las presunciones, mitos y falsas creencias según el perfil de usuario
| Mito/Presunción | Personal de urgencias (sanitarios y socorristas) | Usuarios de espacios acuáticos | Reguladores técnicos o políticos, gestores de riesgos |
|---|---|---|---|
| El corte de la digestión | x | ||
| Prevención del ahogamiento con manguitos y flotadores | x | ||
| Para aguantar más durante el buceo, se debe inspirar profundamente varias veces | x | ||
| La bandera roja no afecta a todos los bañistas | x | ||
| La persona que se ahoga pide ayuda | x | x | |
| El trabajo de los socorristas es rescatar personas del agua | x | ||
| Orinar sobre picadura de medusa y otros remedios caseros | x | ||
| Ahogado seco o ahogado húmedo (ahogado blanco o ahogado azul) | x | ||
| El casi ahogado (también conocido como semiahogamiento o ahogado incompleto) | x | ||
| Colocar la víctima ahogada boca abajo para vaciar el agua de los pulmones | x |
Se identificaron 4 conceptos erróneos o sin evidencia que abordan de diferentes maneras la identificación, clasificación y tratamiento de la persona ahogada.
La persona que se ahoga pide ayudaUna persona que se ahoga frecuentemente lo hace en silencio, no grita y no pide ayuda, trata de sacar la cabeza y concentra todos sus esfuerzos en respirar8. Se ha observado que en el proceso de ahogamiento pueden transcurrir desde unos pocos segundos a pocos minutos9; la víctima puede desaparecer de la superficie del agua en unos 90 segundos8, por lo que reconocer esta situación es un reto para socorristas y bañistas, ya que incluso se puede confundir con actividades lúdicas. En ahogamiento, se ha descrito como más habitual el patrón de Respuesta Instintiva al Ahogamiento (RIA)8, caracterizado por movimientos de braceo bajo el agua, que pueden salir a la superficie como si tratase de «escalar», con la boca al nivel o debajo del agua y la mirada fija en la orilla o en un punto u objeto flotante10.
Ahogado seco (o blanco) y ahogado húmedo (azul)Estos términos se han usado clásicamente para diferenciar aquellas víctimas en las que en la autopsia se ha encontrado (o no) líquido en los pulmones3. El «ahogamiento seco» también se ha denominado «ahogamiento sin aspiración de agua», término también incorrecto, ya que la definición de ahogamiento incluye la aspiración de líquido bien sea por inmersión o sumersión2,9. El laringoespasmo durante el ahogamiento podría explicar la ausencia de líquido en las vías aéreas, si bien este hallazgo se ha comunicado en menos del 2% de los casos, en parte debido a que la hipoxia brusca y progresiva acaba relajando la musculatura laríngea con lo que abre el paso de agua a las vías aéreas con los intentos residuales de inspiración9. Se considera que la explicación más plausible de las muertes en el medio acuático sin pruebas forenses de agua en los pulmones es que exista una causa primaria (por ejemplo, una arritmia letal que provoque la muerte súbita), por lo tanto la víctima no realizará esfuerzos respiratorios cuando su vía aérea esté bajo agua3. Por tanto, los términos «seco» o «húmedo» actualmente no son aceptados por la comunidad científica3,9, siendo lo correcto referirse a la causa y origen de la parada cardiorrespiratoria, bien sea la asfixia por inmersión/sumersión (ahogamiento) u otra circunstancia o enfermedad.
El casi ahogado (o semiahogamiento o ahogado incompleto)Clásicamente se ha utilizado el término «casi ahogado» para referirse a la víctima que sobrevive tras un incidente acuático3. Es una expresión obsoleta, ya que el ahogamiento es un proceso con varios grados, cuya consecuencia puede ser la supervivencia (ahogamiento no fatal) o la muerte (ahogamiento fatal). Las personas con síntomas leves suelen recuperarse en pocas horas3, aquellas que estén desorientadas, confusas, con disminución del nivel de conciencia o dificultad respiratoria deben ser derivadas a un servicio de urgencias y ser tratadas como ahogadas11.
Por lo tanto debe aplicarse el término «ahogamiento mortal» cuando la víctima fallece (inmediatamente o por complicaciones secundarias) a consecuencia de un ahogamiento, mientras que se define «ahogamiento no mortal» cuando la víctima sobrevive, con o sin secuelas9,11.
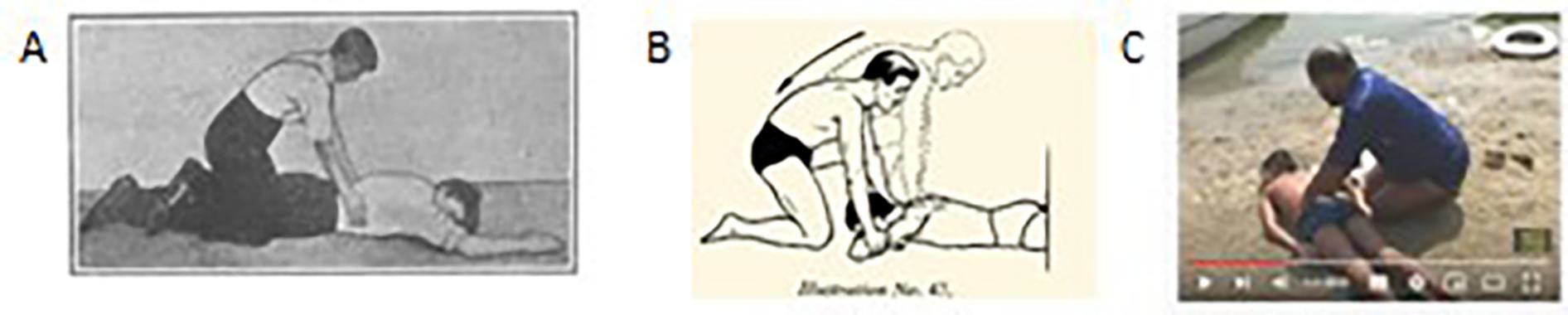
Colocar la víctima ahogada boca abajo para vaciar el agua de los pulmonesExiste la creencia histórica de que para poder reanimar a un ahogado en algún momento debería vaciarse el agua de sus pulmones. Para esto se idearon hace más de un siglo varias técnicas (técnica Schafer, 1903, o Holger-Neilsen, 19525,12), que todavía pueden visualizarse en vídeos de YouTube7 con víctimas reales (Fig. 1). Estas maniobras, además de ser inútiles, suponen una pérdida del tiempo esencial para revertir la hipoxia de la víctima. Actualmente, ninguna sociedad científica respalda estas acciones, recomendándose para las personas ahogadas que no respiran aplicar el protocolo de RCP con ventilaciones y compresiones torácicas13.
Bañistas y usuarios de espacios acuáticosEl corte de la digestiónTradicionalmente las familias recomendaban a sus hijos esperar alrededor de 2 horas después de comer antes de bañarse para así evitar un «corte de digestión». La creencia de que la digestión o que los movimientos digestivos cesan por entrar en el agua no tiene una base científica. En algunos lugares de Latinoamérica bañarse después de comer se vincula con «calambres abdominales», que pueden limitar la llegada de sangre a los órganos vitales. Tras la ingesta de alimentos, el tracto gastrointestinal requerirá incrementar su flujo sanguíneo para realizar las funciones digestivas y que este proceso puede durar más o menos tiempo (según la cantidad de alimentos y su composición)14, pero esto no impide la perfusión de otros órganos y músculos, ni existen pruebas de que dé lugar a calambres o cause algún ahogamiento. Por lo tanto, existe un consenso generalizado de que no hay contraindicaciones para bañarse tras la ingesta de alimentos15.
Los manguitos y flotadores previenen el ahogamientoEs frecuente observar en las playas y piscinas a niños de corta edad con manguitos o diversos flotadores. Estos dispositivos por sí solos no previenen el ahogamiento, ya que no garantizan que las vías respiratorias queden fuera del agua en todo momento. Su uso como medida preventiva exclusiva puede generar una falsa sensación de seguridad en bañistas y confianza en los cuidadores, disminuyendo así su atención y vigilancia16.
Para aguantar más durante el buceo, se debe inspirar profundamente varias vecesAlgunos bañistas en la iniciación al buceo en apnea realizan unas inspiraciones rápidas, profundas y repetidas. Esta práctica de hiperventilación (con disminución de los niveles de CO2 sanguíneos) tendría la finalidad de prolongar la resistencia a la apnea y retrasar la sensación de fatiga y falta de aire. Durante la apnea el oxígeno se va consumiendo y van aumentando los niveles de CO2 en la sangre17. En condiciones normales, los centros receptores de la respiración se activarían al notar un incremento en el CO2, pero en este caso la respuesta se retrasaría debido a la hipocapnia generada por la hiperventilación previa.
Sin embargo, el déficit oxígeno cerebral puede hacer que el buceador pierda la consciencia antes de la activación consciente del llamado «punto de ruptura respiratorio», desencadenándose una inspiración forzada dentro del agua provocando el inicio el ahogamiento. Este proceso suele ocurrir a menos de 5 metros de la superficie y se ha denominado «síncope en aguas poco profundas» (shallow water blackout)17, pero puede darse a cualquier profundidad, redefiniéndose como «apagón hipóxico» (hypoxic blackout)18: la pérdida del conocimiento durante una inmersión en apnea precedida por hiperventilación, donde las causas alternativas de la inconsciencia han sido excluidas17.
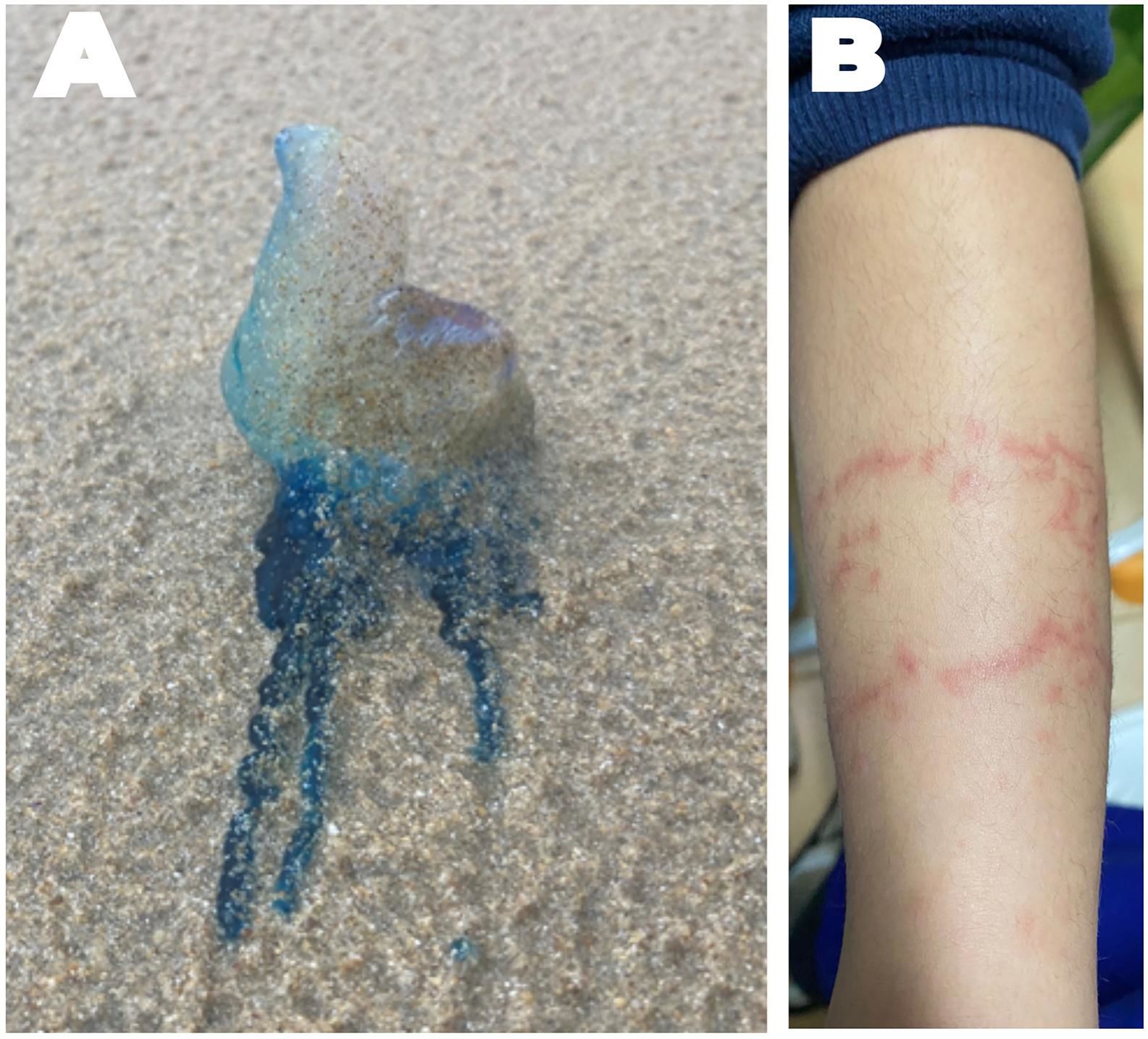
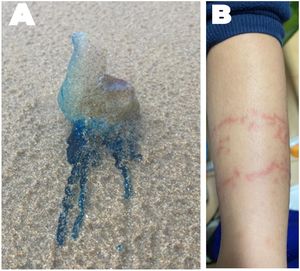
En una picadura de medusa son buenos la orina y otros remedios caserosCada año se producen 150 millones de picaduras de medusas en el mundo, lo que supone un problema de salud pública que posiblemente con el cambio climático se agravará en el futuro19. Estos incidentes son un motivo habitual de consulta sanitaria en las zonas costeras en época estival, con afección cutánea leve, pero que ocasionalmente puede dar lugar a cuadros graves20,21 como la Carabela Portuguesa (Physalia physalis) (fig. 2).
Sin base científica, a nivel popular se han recomendado y utilizado diversos remedios caseros entre los que destaca la aplicación de orina en la zona lesionada. Este hipotético remedio así como otros (bicarbonato, zumo de limón, crema de afeitar, lavavajillas o refresco de cola) no alivian las molestias e incluso podrían aumentar la descarga de veneno, por lo que deben ser desaconsejados claramente22.
Reguladores y gestores de riesgosEl trabajo de los socorristas es rescatar personas del aguaExiste una idea generalizada de que la principal función del socorrista es el rescate y la reanimación, pero nada más lejos de la realidad. Szpilman et al. demostraron que el 99,8% del trabajo de los socorristas es la prevención; el rescate solo representa el 0,1% de las acciones y la asistencia crítica (que pueden incluir la reanimación cardiopulmonar) menos del 0,02%4. Estos datos están en concordancia con la seguridad que ofrecen las playas con socorristas, en las que los incidentes que requieren maniobras de reanimación es muy residual, gracias a las medidas preventivas y la anticipación que supone las acciones de los servicios de salvamento9.
La bandera roja no afecta a todos los bañistasA través de las redes sociales se ha extendido la idea de que la bandera roja no afecta a los deportistas (como los practicantes de surf), ya que para el desarrollo de su actividad necesitan unas condiciones en las que halla las olas y/o viento que en muchas playas indican el izado de esta bandera. Las competencias sobre la regulación del baño, las sanciones y las excepciones dependerán de la regulación de cada municipio, por lo que si no hay una indicación específica y explícita en las excepciones ante esta señalización, será de obligado cumplimiento para todos los usuarios (y no al revés), independientemente de la actividad que estén realizando (surf, natación o baño recreativo) y del nivel de competencia en el agua que posea el usuario.
DiscusiónEl presente análisis de presunciones y mitos más usuales en relación con los incidentes acuáticos pretende aportar una información clara y documentada, que contrarreste los efectos colaterales de las tradiciones y las nociones falsas diseminadas popularmente y a través de redes sociales, en especial, en la época estival.
Educación médica y ahogamientoUna función de la educación médica es que los profesionales de las ciencias de la salud o los primeros intervinientes cualificados (como los socorristas) contribuyan a la difusión veraz de la salud comunitaria. Lamentablemente las imágenes de ficción (cine, televisión y redes sociales) en las que la persona que se ahoga grita, agita los brazos y pide ayuda, pueden generar un sesgo en detectar víctimas en el medio acuático. Este reconocimiento no solo es un reto para los familiares, sino también lo es para los servicios de salvamento, por lo que los rescatadores deben vigilar activamente, con especial atención a los perfiles vulnerables (niños, personas mayores…), que no avanzan, que parecen inmóviles y que apenas sobresalen de la lámina de agua8–10. Es importante reseñar que el factor más determinante para la supervivencia es el tiempo de sumersión, por lo que identificar y detener el proceso de ahogamiento es fundamental para un pronóstico favorable23,24.
Otro aspecto primordial en la educación médica es el uso de la terminología adecuada. Desde el año 2002 se ha asumido internacionalmente la definición de ahogamiento como un «proceso por el que se experimenta una dificultad para respirar causada por sumersión o inmersión en un líquido»2, por lo que otras denominaciones obsoletas, limitan el registro, análisis y comparabilidad de los datos científicos y las posibles medidas preventivas25.
Un aspecto relevante en el tratamiento del ahogado es reconocer el origen asfíctico del paro cardiaco, por lo que se debe priorizar la oxigenación para combatir la hipoxia26. Así, si la víctima no responde y no respira, se iniciará la reanimación con 5 ventilaciones de rescate seguidas de la secuencia ininterrumpida de 30 compresiones torácicas y 2 ventilaciones13. Deben evitarse los esfuerzos activos para expulsar el agua de las vías respiratorias con compresiones abdominales o colocando la cabeza hacia abajo, ya que retrasan la ventilación y aumentan el riesgo de vómitos y mortalidad17.
Educación médica para la ciudadanía y buenas prácticas en entornos acuáticosEsta revisión encontró 4 presunciones, falsas creencias o mitos que tienen especial relevancia para la prevención y seguridad de usuarios de espacios acuáticos. Quizá el más característico es el «corte de digestión», término que no existe en las bases de datos biomédicas ni en español, ni en inglés y a menudo se ha confundido con la hidrocución o shock termodiferencial (cold water shock). El incidente por hidrocución está bien documentado y puede suceder cuando la persona se zambulle bruscamente en el agua, existiendo una notable diferencia entre la temperatura corporal y la del agua. Existen varias circunstancias favorecedoras como tomar el sol, trabajar intensamente o practicar actividad física intensa antes de bañarse, la temperatura ambiental elevada (olas de calor) o la temperatura del agua especialmente baja. Los síntomas pueden ocasionar desde náuseas, malestar, dolor de cabeza hasta en los casos más graves (pero muy poco frecuentes) producir un reflejo vagar muy intenso que podría dar lugar a un paro cardíaco. La prevención es sencilla y efectiva, accediendo de forma progresiva al agua para adecuar la temperatura corporal15.
Por otro lado, para la prevención del ahogamiento, existen diversos accesorios de flotación (colchonetas hinchables, flotadores con forma de aro, manguitos, etc.) frecuentemente usados por niños con escasas habilidades acuáticas. El único material efectivo y recomendado para la flotación de los bañistas es el chaleco salvavidas, que debe usarse siempre que se navegue en un bote, tabla de paddle surf o se esté en cualquier superficie sobre agua. Se recomienda también como medida preventiva para los niños que estén en cualquier entorno acuático (arenales, ríos, pantanos). De todos modos, debe recordarse que ningún dispositivo de flotación impide por sí solo un ahogamiento, por lo que la supervisión directa por los adultos es un requisito fundamental para la seguridad.
En los últimos años se ha incrementado la diversidad y práctica de diferentes actividades acuáticas. Esto ha provocado que personas sin entrenamiento o experiencia inicien su práctica de forma autónoma. Es el caso del buceo en apnea (bien en el ámbito recreativo/turístico o en el deportivo). Estos practicantes noveles deberían evitar hiperventilar antes de practicar cualquier actividad que implique apnea. Una persona de constitución normal puede aguantar la respiración entre 30 y 60 segundos27,28. La apnea no es un estado natural, por lo que nunca deben ignorarse las señales corporales para respirar. Los apneítas noveles corren un especial riesgo sobre todo a profundidades moderadas por lo que la iniciación en este deporte debe ser progresiva, supervisada y con todas las medidas de seguridad requeridas17.
Otro aspecto tradicional es el uso de remedios caseros para el tratamiento de diferentes incidentes relacionados con el medio acuático. En caso de picadura de medusa, en primer lugar se debe garantizar la eliminación segura de los filamentos que todavía contienen tóxicos22, lo que se realizará con unas pinzas o con una tarjeta plástica. Posteriormente, se recomienda lavar la zona afectada con agua de mar21. La aplicación de frío, calor u otros elementos como el vinagre deberá realizarse bajo recomendación sanitaria, ya que no todas las picaduras de medusas requieren el mismo tratamiento. Si se avistan medusas, se alertará a los servicios de socorrismo, señalizando su ubicación. Ante cualquier contingencia debe buscarse consejo o ayuda profesional, alertando al 112.
Educación médica para la gestión del riesgo acuáticoLa gestión de riesgos debe organizarse desde la evidencia científica y el consenso de expertos siempre que sea posible, teniendo en cuenta que en ocasiones los riesgos surgen de la ausencia de regulaciones o las falsas creencias.
Un aspecto controvertido es el significado de las banderas de baño y a quién afectan. Por ejemplo, en situación de oleaje la bandera roja debe ser la indicación de la playa, sin embargo, para el surf son las condiciones ideales. Los gestores de riesgos deben contemplar en sus normativas todas las condiciones y requisitos sobre las señalizaciones de la playa. En ausencia de especificaciones, la bandera roja, amarilla y verde serán de aplicación para todos los usuarios de la playa.
La bandera roja es una señalización que pretende advertir de un riesgo real o potencial en la zona de baño. Tener un alto conocimiento de un deporte náutico, practicar surf, ser nadador de aguas abiertas o cualquier modalidad acuática no exime del cumplimiento de las normativas y no implica inmunidad ante los incidentes acuáticos. A mayor práctica, más exposición y por tanto mayor riesgo28,29.
Ante un ahogamiento la actuación debería ser inmediata, alertando a los servicios de socorro y, si es posible, acercando o lanzando un objeto flotante al que la víctima pueda agarrarse o al menos que pueda mantenerse a flote hasta la llegada de ayuda especializada23. Los expertos y gestores de riesgo deben hacer un esfuerzo especial para transmitir a los testigos de un ahogamiento que no intenten un rescate entrando en el agua y ubicar en lugares públicos material de flotación que puedan ser lanzados por la población en caso de urgencia30. Cualquier intento de rescate dentro del agua puede comprometer la vida también del primer interviniente añadiendo un nuevo incidente23,31,32.
En conclusión, la realidad es que las creencias vinculadas con la «costumbre» sobre la prevención, rescate y tratamiento de incidentes acuáticos perviven en el ideario popular y se diseminan por las redes sociales, medios de comunicación e incluso en manuales técnicos. Se han comentado los mitos más frecuentes y relevantes, refutándolos con las evidencias científicas disponibles o el consenso de expertos, aportando una guía de buenas prácticas que deberían contribuir a la seguridad de las personas en las actividades acuáticas.
Responsabilidaes éticasEste trabajo de revisión de la literatura no requiere aprobación ética ni ha realizado experimentación alguna con humanos. Todas las fuentes bibliográficas han sido debidamente referenciadas y obtenidas de los repositorios científicos a través de acceso de la Biblioteca Central de la Universidad de Vigo.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interésLos autores declaran que no tienen conflicto de interés. Este artículo no ha sido publicado ni presentado en ningún otro lugar.
AgradecimientosEl grupo de autores quiere agradecer a todo el equipo de SEMES-Socorrismo su implicación con este trabajo.