Las enfermedades raras (ER) constituyen un verdadero problema de salud pública tanto en atención primaria como en atención hospitalaria. Revisamos someramente los mecanismos generadores de hipótesis diagnósticas basándonos en metáforas como «el ruido de cascos no siempre significa que vengan caballos, a veces son cebras las que se acercan» o aquella otra del anticuario que reconoce una pieza de museo paseando por «El Rastro». Los «Blitzdiagnosen» (diagnósticos relámpago) de Skoda son un antecedente histórico importante. Es muy sensata la aspiración de la profesora Greenhalgh de unir la medicina basada en la evidencia y el diagnóstico intuitivo. Exponemos también unas reglas de epidemiología clínica que ayudarán al médico de familia/pediatra a afianzarse en este campo. La formación ha de ser específica en sus contenidos y diferenciada para profesionales de hospital y de centros de salud. Es necesario el conocimiento de los signos patognomónicos clásicos. Los mapas conceptuales son útiles para el diagnóstico de ER en atención primaria.
Rare diseases are a real public health problem for hospitals and also for primary care. We describe some metaphor-based diagnosis procedures, such as: “When you hear hoof beats don’t always think horses, sometimes they could be zebras”, or that one about the antiquarian who recognised a museum masterpiece while walking in the Rastro (Madrid). The “lightning diagnoses” by Skoda are an important historic record.
T. Greenhalgh has tried to cover the gap between evidence based medicine and the intuitive diagnosis. We point out some clinical epidemiology rules in order to improve their early detection by family practitioners and paediatricians. In our opinion, the training in the diagnosis of rare diseases has to be different for primary care level and for hospital doctors. Concept maps are useful for diagnosis in primary care clinics.
Omnia praeclara tam difficilia quam rara sunt (Todo lo excelso es tan difícil como raro) Spinoza, Etica (V, 42)
Las enfermedades raras (ER) constituyen un verdadero problema de salud pública que en su vertiente asistencial afecta tanto a la atención primaria (AP) como a la atención hospitalaria (AH)1,2. El diagnóstico precoz y el seguimiento adecuados constituyen las intervenciones preferentes a desarrollar desde AP, dadas sus características de longitudinalidad y atención continuada3,4. Un diagnóstico temprano en la historia natural de estas enfermedades es necesario para el control de su carga sanitaria. El objetivo de este artículo es proporcionar al médico de familia y al pediatra una serie de mapas conceptuales de diagnóstico que le ayuden a tomar decisiones sobre pacientes hipotéticamente afectados de ER.
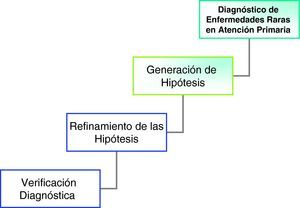
Diagnóstico de enfermedades raras en atención primariaEl razonamiento clínico posee unas etapas bien delimitadas por Feinstein5,6, Kassirer7–9 y Gorry10 desde los años 1970 y 1980 del siglo xx (fig. 1).
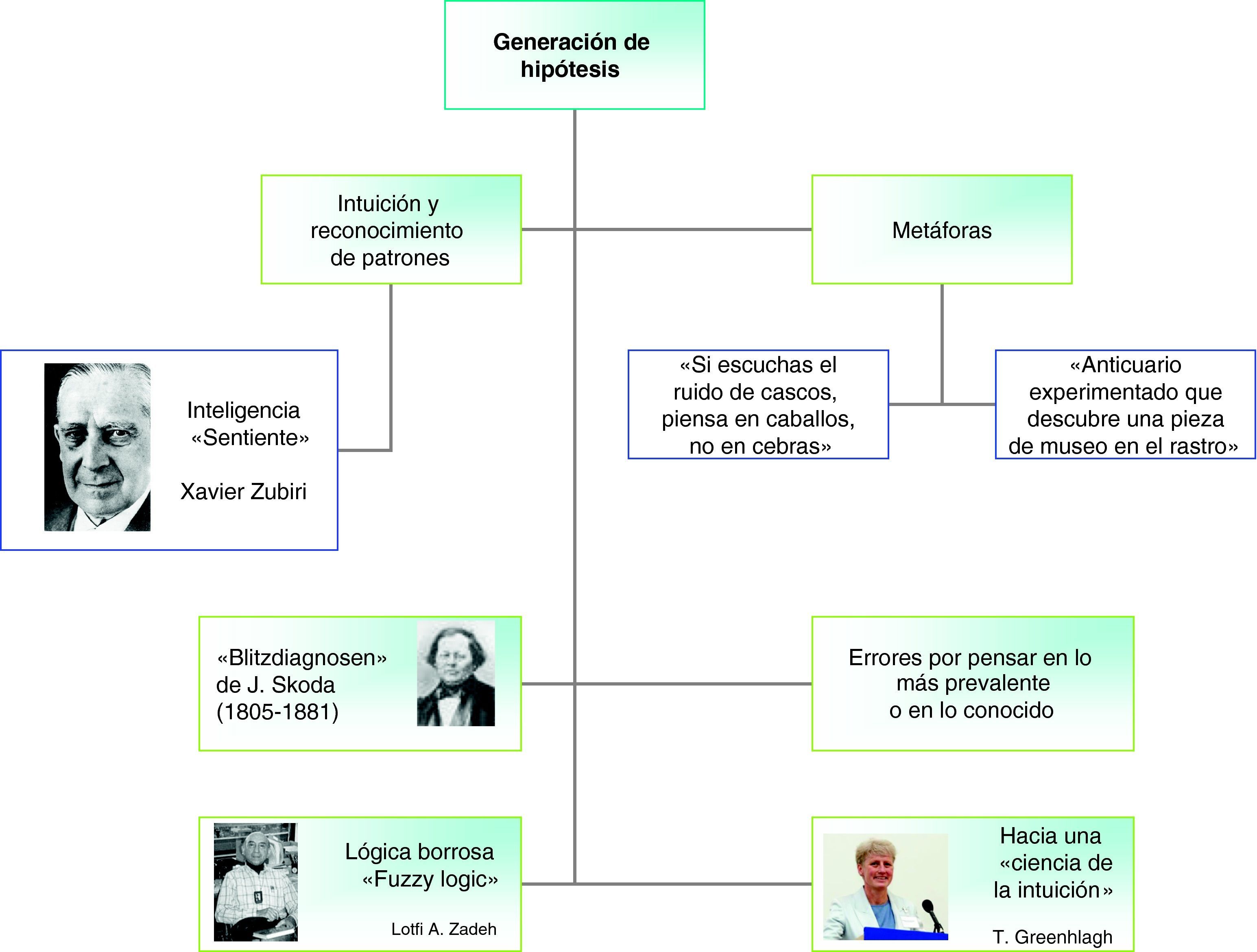
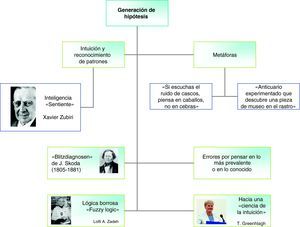
Generación de hipótesisEs una fase automática en la que se pone de manifiesto el diagnóstico por patrones5. En los profesionales expertos, su variante más rápida es la intuición: ante un determinado escenario vienen a la mente una o varias hipótesis.
Los errores pueden aparecer por pensar en los procesos prevalentes, en los graves o en lo conocido. El primero de estos errores exige tener en cuenta la información de la situación epidemiológica del área, la anamnesis y el examen físico. En esta fase de generación de hipótesis tienen espacio algunas metáforas que son muy útiles a la hora de comprender la intuición diagnóstica. En la escuelas de medicina norteamericanas se enseña un aforismo: «Si escuchas el ruido de cascos, piensa en caballos, no en… cebras»11. En el contenido que nos ocupa, se debe pensar en las cebras, sobre todo si después de un tiempo prudencial, no han aparecido… los caballos.
La abstracción hacia una ER por parte del médico o del pediatra de AP se parece mucho a la imagen de un anticuario12 que, paseando por «El Rastro» o por el «Mercado de las Pulgas», descubre una terracota de museo en el tenderete de un comerciante callejero. La pieza está llena de mugre, con algunas capas de pátina, pero esconde un verdadero tesoro artístico. Las ER ponen de manifiesto muchos secretos de la naturaleza humana.
Estas metáforas se avienen con la doctrina de la «inteligencia sentiente» propugnada por Zubiri13,14 y defendida entre otros por Laín Entralgo13. La intuición, analizada tanto en su origen latino (intuitio, de intueri, que significa «mirar a») como en su origen germánico (schauung, de anschauen, que significa «mirar», «contemplar»), tiene una base epistemológica.
Para Laín Entralgo13 los diagnósticos súbitos no surgen de la simple inspección del paciente, sino en el curso de una exploración más o menos minuciosa, o quizás al término de la misma. Si queremos ser realistas, la exploración clínica minuciosa, detallada y completa es poco menos que incompatible con la AP contemporánea, por lo que la intuición diagnóstica tiene que nacer en un ámbito mucho menos «facilitador».
El antecedente histórico más claro son los Blitzdiagnosen (diagnósticos-relámpago) de Skoda13,15,16 (fig. 2) ¿Fueron este tipo de juicios diagnósticos resultado de una intuición al margen de la lógica? Laín no se atrevió a dar una respuesta contundente a esta pregunta porque observaba matices de ambos mecanismos de pensamiento13. El desencadenante (trigger) quizás pueda acercarse a lo que conocemos como intuición, pero el plácet viene por un camino algo más seguro que debe ser controlado por la formación y la experiencia del médico. Su contenido epistemológico no es equiparable al de la lógica clásica. En este segmento creador de hipótesis deben tener su cuota las denominadas lógicas alternativas y dentro de ellas, la lógica borrosa (fuzzy logic). De especial importancia en el desarrollo de esta lógica ha sido la figura de Lotfi A. Zadeh de la Universidad de California (Berkeley).
La profesora Greenhalgh17 ha defendido que la educación médica en el futuro debe de caminar hacia una fusión entre el rigor de la medicina basada en la evidencia (MBE) y el valor del diagnóstico intuitivo («hacia una ciencia de la intuición») (fig. 2).
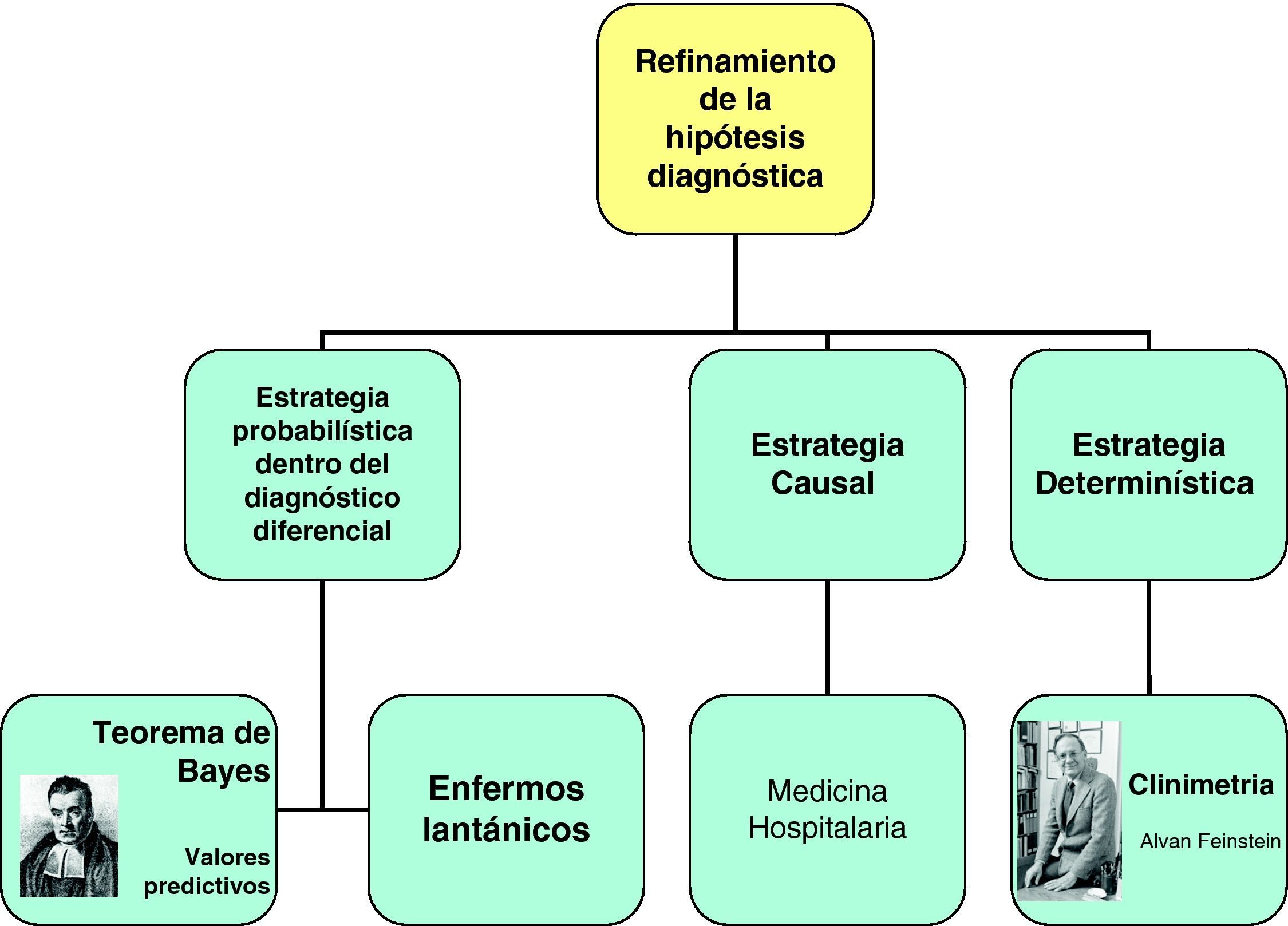
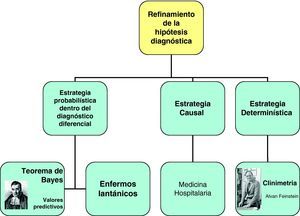
Refinamiento de la hipótesisEs un proceso evolutivo y secuencial de reunión de datos e interpretación, en el que cumplen una función esencial las estrategias de razonamiento5 (fig. 3):
- •
Estrategia probabilística: se fundamenta en la selección de la hipótesis más factible basándose en la probabilidad de los diagnósticos según el cuadro clínico existente. En esta estrategia, el error se establece cuando la probabilidad de un proceso no se estima de una forma adecuada, cuando no se incluyen todas las enfermedades probables en el diagnóstico diferencial, o cuando no se hacen comparaciones adecuadas de las posibilidades. La táctica probabilística recoge una corriente de pensamiento cuyo mayor exponente ha sido sin duda Alvar Feinstein13,18. Para él, los enfermos lantánicos (lanthanic patients, término procedente del verbo griego lanthánein, que significa «estar oculto») son aquellos en los que se descubre fortuitamente la enfermedad principal o una enfermedad asociada. Esta idea, junto con la aplicación de la teoría de conjuntos al proceso diagnóstico mediante diagramas de Venn y la aplicación del álgebra de Boole, son dos grandes aportaciones de Feinstein al proceso de identificación y diagnóstico de ER13,18,19. La aplicación del teorema de Bayes es fundamental en esta fase, teniendo en cuenta que, al tratarse de una ER, la probabilidad a priori (la prevalencia) ha de ser muy baja. En un escenario de AP no debe olvidarse jamás que tanto el valor predictivo positivo como el negativo de cualquier prueba diagnóstica dependen de la prevalencia de la enfermedad.
- •
Estrategia causal: Se basa en la explicación del mecanismo. Puede tener una base anatómica, fisiológica o bioquímica de los síntomas y signos. Es una estrategia «más científica», porque permite decidir a favor de una entre varias hipótesis, que desde el punto de vista probabilístico puedan plantearse, e integrar todos los hallazgos en un marco coherente. Esta forma de diagnóstico en AP tiene menos importancia que en AH.
- •
Estrategia determinística: se basa en la información de experiencias previas que se transforman en algoritmos clínicos con sistemas de puntuación, escalas y cuestionarios. Se conoce como clinimetría19 (una medida cuantificable de los datos clínicos).
Todas estas estrategias se presentan a la vez. Los errores propios de esta etapa consisten en no establecer las probabilidades adecuadas, en la deficiente integración fisiopatológica, en no contemplar las excepciones y en no pensar que el ruido puede ser originado por cebras y no por caballos.
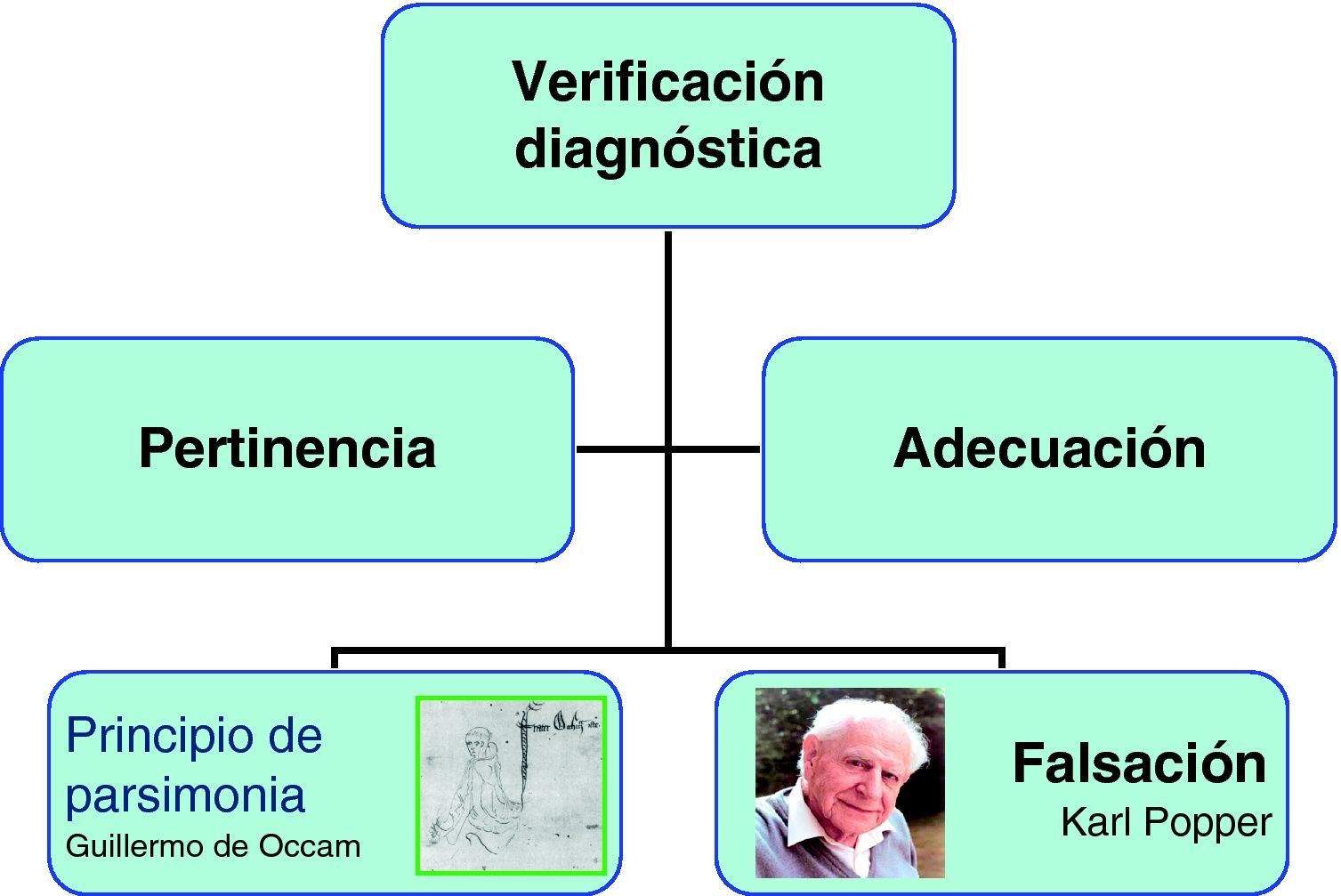
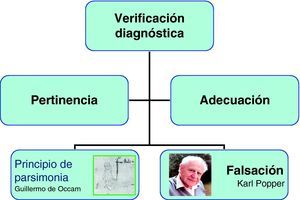
VerificaciónEs el sometimiento de las hipótesis elaboradas a una serie de ajustes finales como la pertinencia, la adecuación (el previsible diagnóstico debe incluir todos o el mayor número de hallazgos en el paciente), la parsimonia (la explicación más sencilla es la más adecuada) y, por último, el criterio de falsación, que considera otras hipótesis alternativas que pudieran explicar también el cuadro del paciente. El error más general de esta fase es el cierre precoz5 (fig. 4).
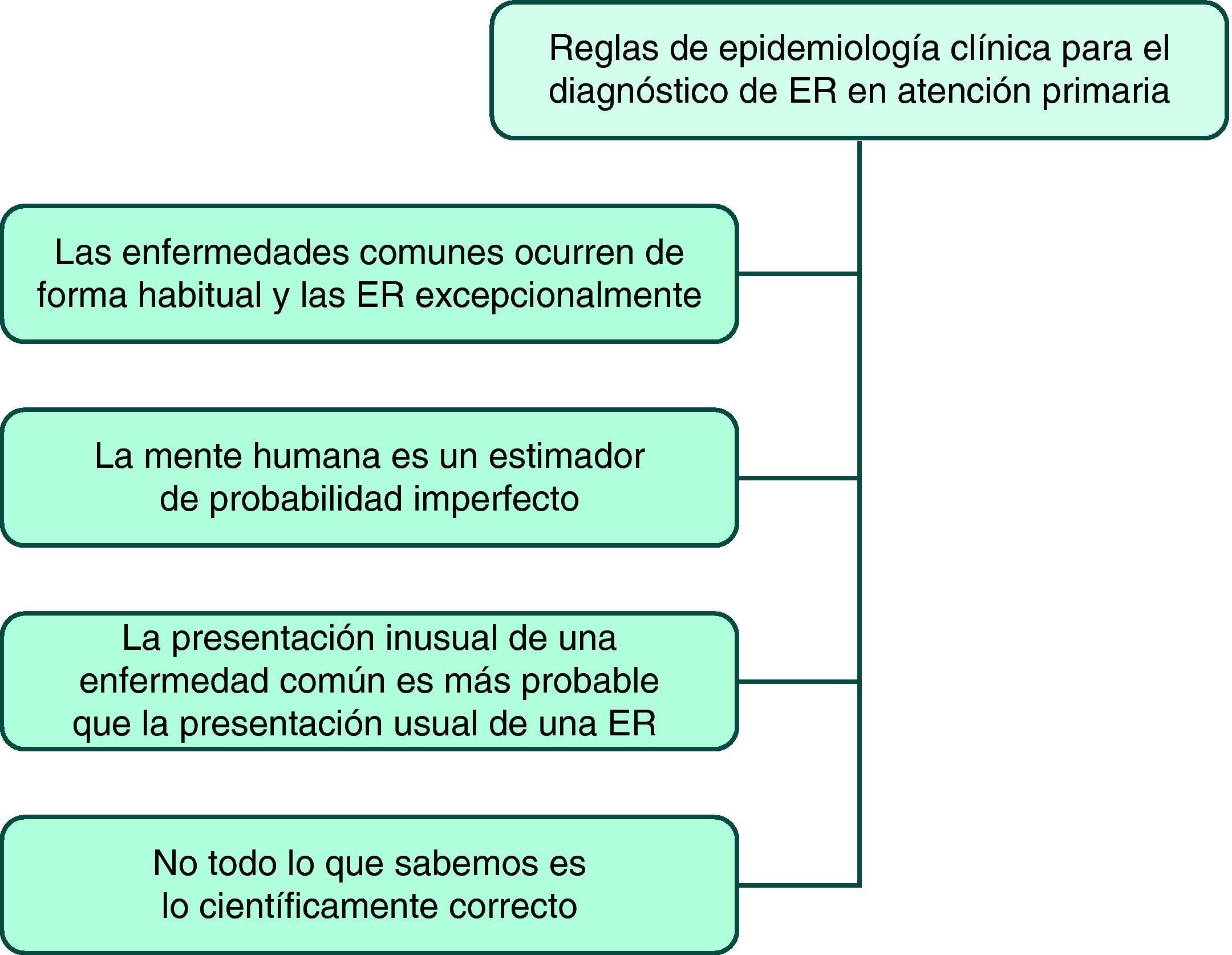
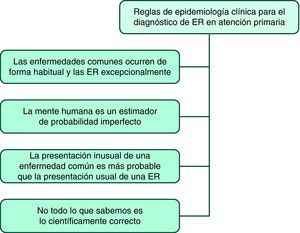
Métodos para descubrir «cebras» entre el ruido de muchos cascosExisten una serie de reglas en epidemiología clínica que ayudan al médico de familia o pediatra a «diferenciar» una ER20 en su trabajo cotidiano en AP (fig. 5):
- 1.
Las enfermedades comunes ocurren de forma habitual y las enfermedades raras ocurren excepcionalmente. Si se toman en consideración los síntomas o los signos clínicos guía sólo pensando en las ER, se entrará por un camino equivocado. Para tratar de distinguir si un signo guía es patognomónico de una ER o tan sólo es distintivo de una enfermedad común, el médico de familia/pediatra ha de hacerse las siguientes preguntas:
- •
¿Es suficientemente seguro el signo guía?
- •
¿Con qué probabilidad se encuentra en la ER?
- •
¿Con qué probabilidad se encuentra en la mayoría de las enfermedades comunes?
- •
- 2.
La mente humana estima mal la probabilidad. El razonamiento clínico consiste en una generación iterativa de hipótesis con un posterior refinamiento hasta que se alcanza el nivel de diagnóstico correcto. Este proceso intelectual ha de ser coherente y adecuado para describir todos los aspectos clínicos21. La búsqueda del diagnóstico correcto está dominada por dos procesos mentales: la inducción, que consiste en la creación de una regla general después de haber obtenido múltiples observaciones, y la heurística, que consiste en una serie de cortocircuitos mentales o reglas prácticas utilizadas cuando no existe el número adecuado de observaciones22.
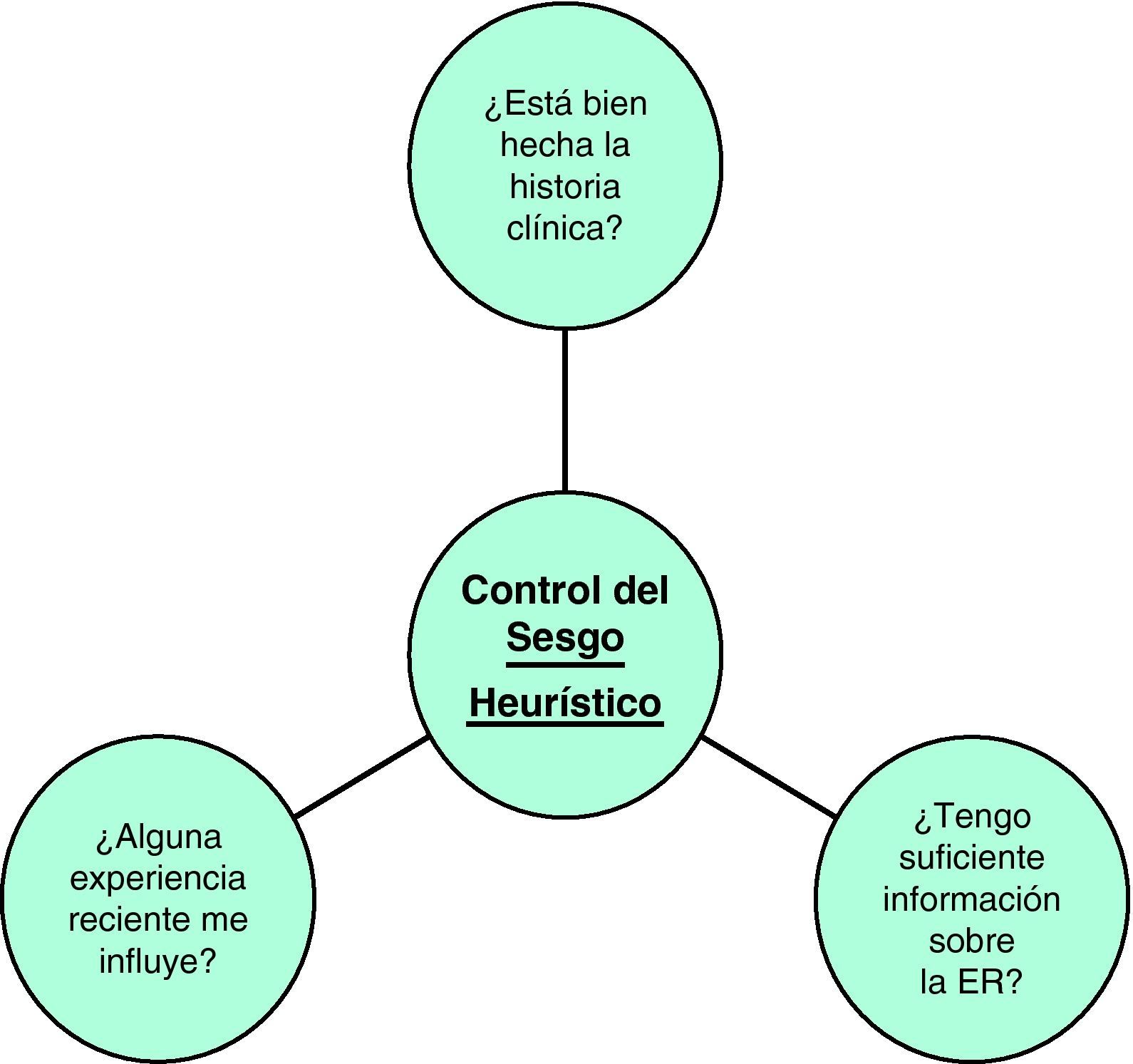
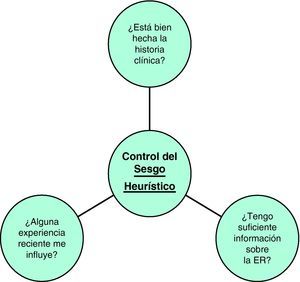
Cuando un detalle clínico conduce a considerar la existencia de una ER, el médico de familia/pediatra puede reducir el sesgo heurístico mediante estas preguntas23,24 (fig. 6):
- •
¿Está la historia clínica lo suficientemente bien realizada como para ser cierta?
- •
¿Alguna experiencia reciente ha influido en mi juicio?
- •
¿Es mi experiencia demasiado limitada con esta entidad?
- •
- 3.
La presentación inusual de una enfermedad común es más probable que la presentación usual de una enfermedad rara. De esta afirmación se desprenden dos consecuencias:
- •
Hacer cribado de ER sobre una base poblacional es inútil en la mayoría de las ocasiones salvo en el caso de las ER neonatales con evidencias establecidas.
- •
Cuando se encuentra en la consulta un signo o un aspecto clínico poco frecuente, es necesario preguntarse si se puede explicar por cualquier otra causa que no sea una ER.
El cribado de ER en la población general es posible que genere resultados que sean versiones nuevas de la normalidad (falsos positivos) más que ER (verdaderos positivos). Habrá algunos pacientes normales con pruebas anormales en el cribado que siempre serán más que el número de ER verdaderas. Una manera de elevar la probabilidad preprueba de una ER es utilizar criterios discriminatorios. Con ello se eleva sustancialmente el valor predictivo positivo de la prueba diagnóstica20. Los criterios discriminatorios (de inclusión y exclusión) son una vertiente de la lógica aristotélica (lógica del tercio excluso «tertium non datur»). En este caso, la lógica aristotélica viene en auxilio de la lógica bayesiana.
- •
- 4.
No todo lo que sabemos es lo correcto. En la medida de lo posible, siempre se deberá hacer una aproximación a los problemas clínicos basándose en las últimas evidencias25. En todo caso la actitud del médico de familia o del pediatra ha de tener la máxima responsabilidad tanto para el individuo como para la comunidad26.
En una reacción crítica hacia los seguidores del empirismo lógico que distinguían entre términos teóricos y observacionales, N.R. Hanson sostuvo que aun las observaciones más simples son «empresas cargadas de teoría». Lo que el observador juzga haber constatado depende de supuestos, como las teorías explícitas en las que se basa el diseño del experimento, la fabricación y la forma de uso del equipo de laboratorio, hasta la categorización implícita de lo que el observador ve cuando abre los ojos27,28. Sin carga teórica, el médico sería incapaz de plantearse el diagnóstico diferencial de una ER en sus primeras fases de expresión, de ahí la importancia de la formación específica y la motivación en esta área2,12. Pero ha de quedar muy claro que la carga teórica no es la misma para el médico de AH que para el que se desenvuelve en AP.
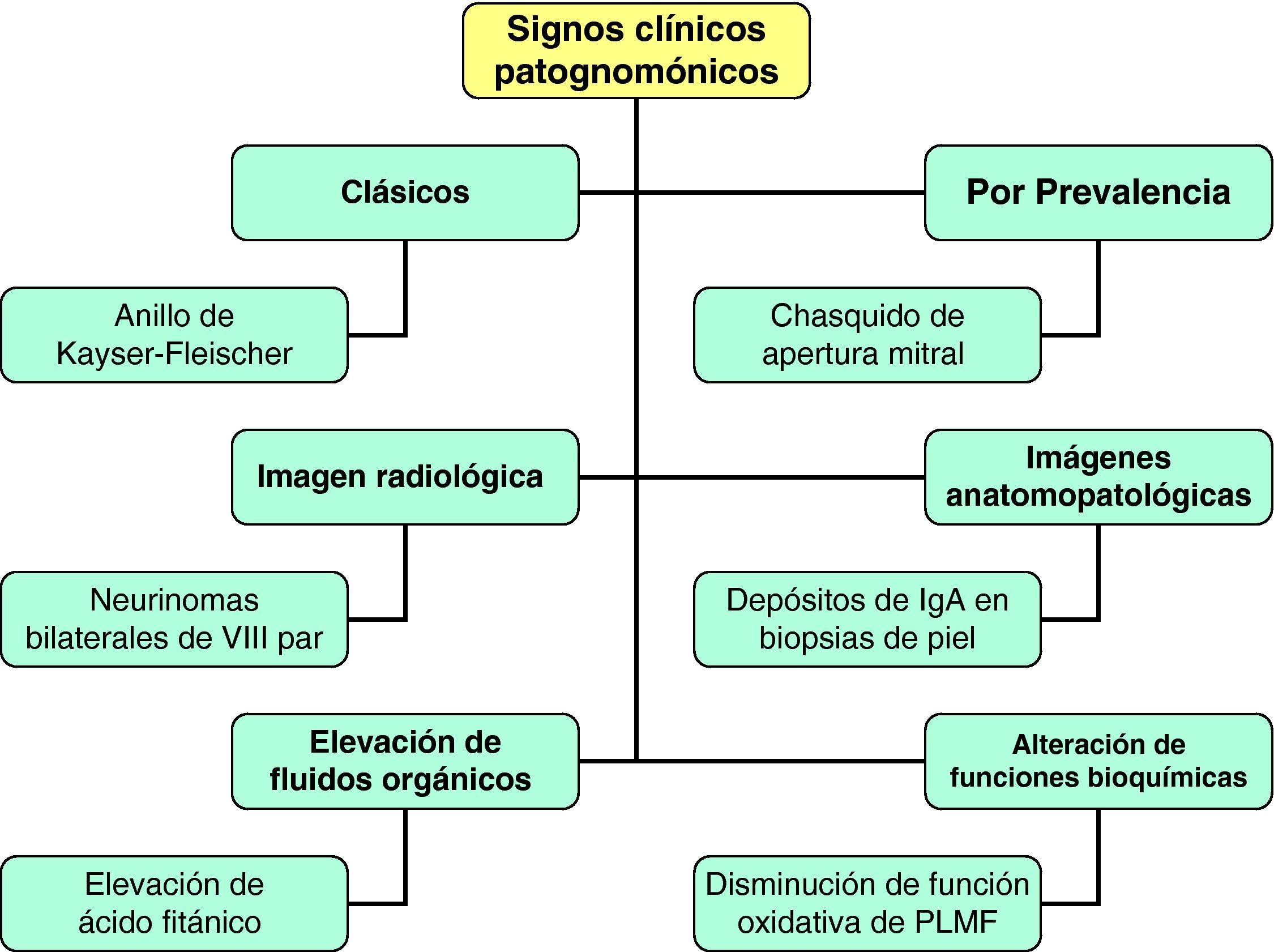
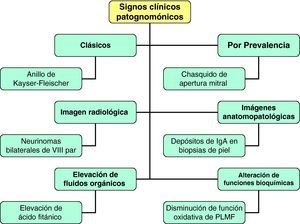
Signos clínicos patognomónicos de enfermedades raras en atención primariaLlámese signo clínico patognomónico (SCP) aquel distintivo de una enfermedad y sólo de ella. El médico de AP ha de tener formación específica tanto en SCP positivos como en negativos12. La identificación correcta de alguno sostendrá el diagnóstico clínico temprano facilitando sobre todo la estimación probabilística de enfermedad20. El SCP se puede definir también como aquel que cierra el diagnóstico diferencial29. Podemos definir varios tipos de SCP de ER que ayudan a nuestra labor diagnóstica (fig. 7):
- •
SCP de ER clásicos: Por ejemplo, el anillo de Kaiser-Fleisher en la enfermedad por depósito de cobre. Su caracterización es difícil en los primeros años de la enfermedad, pero su identificación en los márgenes corneales conlleva invariablemente la existencia de la alteración bioquímica. La pigmentación puede ser roja, verde, azul, amarilla o amarronada. Siempre será necesaria su observación mediante lámpara de hendidura, aunque puede ser visto directamente por el ojo humano29.
- •
SCP de ER definidos por la prevalencia: por ejemplo, el chasquido de apertura mitral, signo auscultatorio distintivo de la estenosis mitral, que ha pasado a ser en estas últimas décadas un SCP de ER en nuestro entorno por el cambio que ha sufrido la historia natural y la prevalencia de la enfermedad valvular. Puede darse también en otras condiciones cardiológicas (tumores cardíacos, comunicación interventricular, persistencia de conducto o incluso en la insuficiencia mitral con gran sobrecarga de corazón izquierdo) pero lo normal es que se trate de una estenosis mitral con valva aún flexible. Es necesario diferenciarlo del chasquido de apertura tricuspídeo propio de la estenosis tricúspide.
- •
SCP de ER definidos por imágenes radiológicas: por ejemplo, la presencia de neurinomas bilaterales del nervio acústico es distintivo de la neurofibromatosis tipo 229, o la existencia en una TC de una masa atenuada cruzando el puente de Varolio y extendiéndose a la cisterna interpeduncular es patognomónica de la ectasia de la arteria basilar29.
- •
SCP de ER definidos por imágenes anatomopatológicas: el informe de una biopsia puede ser accesible al médico de AP mediante un sistema informático adecuado. En este sentido, la identificación de depósitos de inmunoglobulina A en las biopsias de piel teñidas con inmunofluorescencia es patognomónica de la dermatitis herpetiforme29.
- •
SCP de ER definidos por la elevación en fluidos orgánicos de sustancias específicas: por ejemplo, la elevación de ácido fitánico en el suero, glóbulos rojos, musculatura esquelética, riñón, hígado y miocardio, es patognomónico de enfermedad de Refsum29.
- •
SCP de ER definidos por la disminución o la abolición de una función bioquímica: por ejemplo, la disminución de la función oxidativa de los polimorfonucleares en las diferentes variantes de la enfermedad granulomatosa crónica30.
Podríamos seguir indefinidamente una clasificación como la esbozada en los apartados anteriores. Se pueden consultar páginas web a este respecto31.
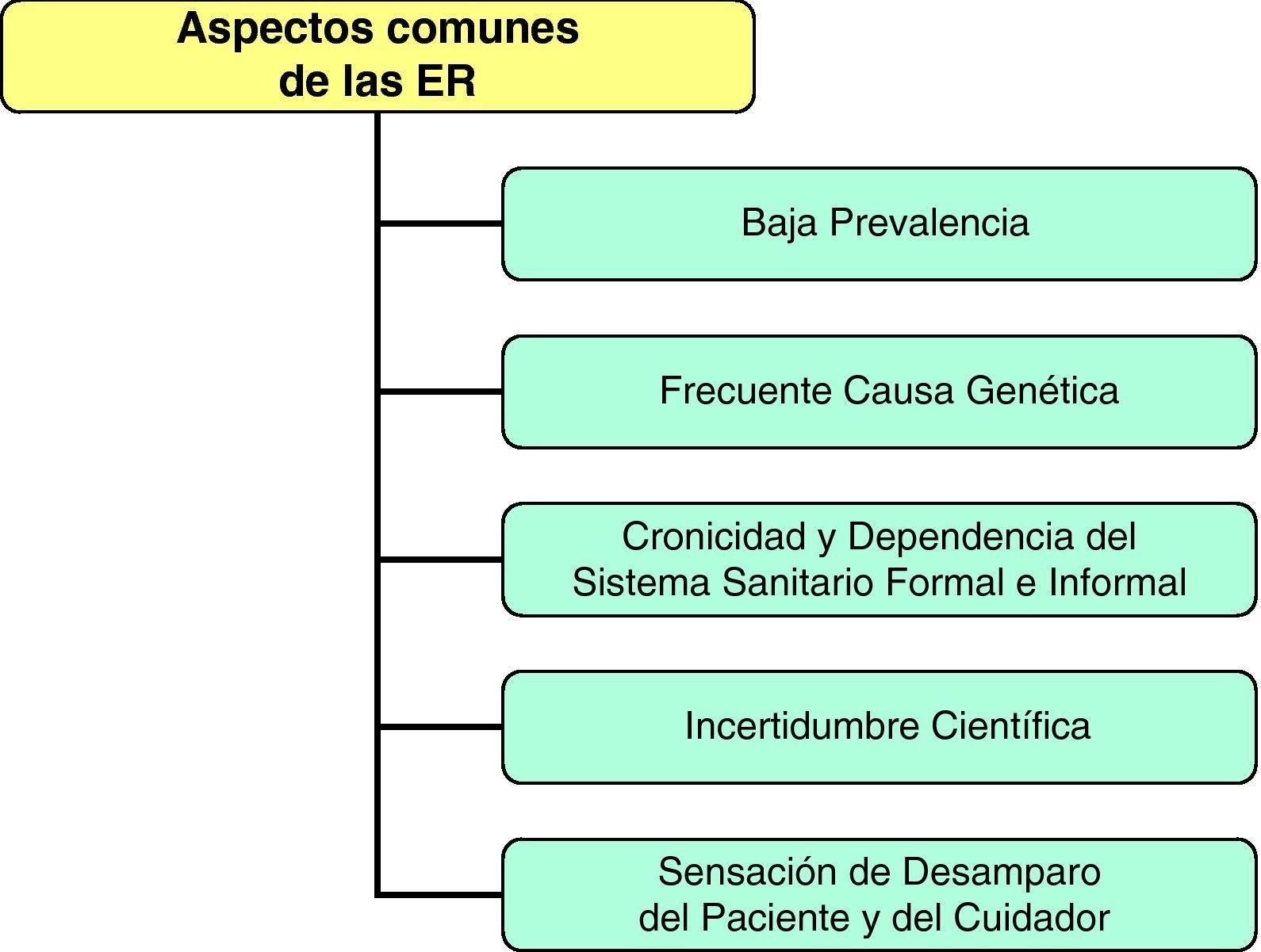
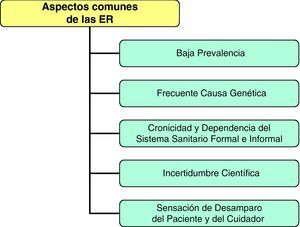
Las enfermedades raras conforman un nuevo capítulo de la medicina clínicaSiendo todas tan diferentes entre sí, en etiología, patogenia, fisiopatología, diagnóstico, pronóstico, tratamiento y prevención, ¿cuáles son los aspectos comunes de las ER que permiten encuadrarlas en un capítulo diferenciado? En primer lugar, sus características epidemiológicas de baja prevalencia32; en segundo, el carácter genético de la mayoría de ellas; en tercero, su cronicidad y la dependencia del sistema sanitario tanto en su vertiente formal como en la informal; en cuarto lugar, la relativa falta de conocimiento científico que se tiene de ellas, y en quinto lugar, la sensación de desamparo y soledad que vivencian gran parte de estos enfermos cuando llegan a la vida adulta33. Todas estas características, junto con los problemas diferenciales de su estudio genético34 respecto a enfermedades complejas y prevalentes35, las hace un objetivo incuestionable en la docencia2,12, que ha de ser específica para cada nivel sanitario, y en la investigación3,4,36–47 (fig. 8). El desarrollo de mapas conceptuales como los que presentamos en este artículo estimamos que favorecen la sospecha y el diagnóstico eficiente de ER en AP48,49.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.