Determinar la validez y utilidad del BNP en atención primaria para detectar la disfunción ventricular en pacientes asintomáticos con alto riesgo de insuficiencia cardiaca (IC).
DiseñoEstudio descriptivo prospectivo y multicéntrico de validación de prueba diagnóstica.
EmplazamientoConsultas de atención primaria de 7 centros de salud de la comunidad de Madrid.
ParticipantesMuestra consecutiva de 204 pacientes asintomáticos con riesgo elevado de presentar IC (estadios A y B de la American Heart Association).
Mediciones principalesSe recogieron datos de la anamnesis, exploración física, electrocardiograma, factores de riesgo de IC y tratamiento actual. Se determinó el BNP en sangre venosa en la propia consulta mediante Triage BNP Test® (Biosite®) realizándose en las siguientes 72h un ecocardiograma (prueba de referencia). Comparamos los niveles de BNP según presencia o ausencia de disfunción ventricular, tipo (sistólica/diastólica) y grado. Se calcularon la sensibilidad, especificidad y los valores predictivos para el mejor punto de corte en la curva ROC.
ResultadosLos valores de BNP fueron más altos (p<0,001) en pacientes con disfunción sistólica ventricular izquierda (DSVI). No se hallaron diferencias significativas para la disfunción diastólica. El mejor punto de corte para la detección de DSVI fue 71,00 pg/ml, siendo el área bajo la curva de 0,757 (IC 95%: 0,64-0,87). La sensibilidad fue del 75% (IC 95%: 50,66-99,34), especificidad 70,19% (62,81-77,57), valor predictivo positivo 20% (IC 95%: 9,05-30,95) y valor predictivo negativo 96,58% (IC 95%: 92,86-100), siendo la prevalencia de DSVI en esta población del 9,04%.
ConclusionesEl BNP puede tener utilidad en el diagnóstico precoz de DSVI en pacientes de alto riesgo de IC en consultas de atención primaria debido a su alto VPN (> 96%).
The aim of this study was to determine the accuracy of BNP test for early diagnosis of left ventricular dysfunction in patients at high-risk for heart failure.
DesignCross-sectional descriptive study.
Setting7 Primary Care Centres in Madrid (Spain).
ParticipantsA consecutive sample of 204 consecutive asymptomatic patients with high risk for heart failure (Stages A-B, AHA/ACC Classification).
Main measurementsBNP plasma levels were measured in the clinical setting using Triage BNP Test® (Biosite®) and an echocardiography was performed in the following 3 days in a single hospital unit as a reference standard. Plasma BNP levels were compared depending on the presence/absence of left ventricular dysfunction (LVD), type and severity degree. Sensitivity, specificity, positive and negative predictive values, and Área under the receiver operating characteristic curve (ROC) for BNP assay were calculated.
ResultsBNP values were significantly higher (P<.001) in patients with left ventricular systolic dysfunction (LVSD). No significant differences were found for diastolic dysfunction. The best cut-off value to discriminate the patients with LVSD was 71.00 pg/ml, with an Área under the ROC curve of 0.757 (95% CI 0.64-0.87). Sensitivity for LVD diagnosis was 75% (95% CI 50.66-99.34), specificity 70.19% (95% CI 62.81-77.57), positive predictive value (PPV) 20% (95% CI 9.05-30.95), and negative predictive value (NPV) 96.58% (95% CI 92.86-100), with LVSD prevalence of 9.04% in this population.
ConclusionsBNP determinations are of value in diagnosing LVSD in a primary care setting, with similar sensitivities and specificities. Due to the high NPV is useful to rule-out patients for echocardiography.
La insuficiencia cardiaca (IC) es una enfermedad con una elevada morbilidad y mortalidad, cuya prevalencia e incidencia continúan aumentando debido a la mayor esperanza de vida y a un mejor pronóstico de distintas cardiopatías1. En España, es la primera causa de ingreso hospitalario en mayores de 65 años y ocupa un lugar destacado como causa de muerte (el 20% entre los fallecimientos por causas cardiovasculares)2. La clasificación del American College of Cardiology/American Heart Association3 en los estadios A, B, C y D, hoy día ampliamente aceptada, subraya el enfoque preventivo de la IC a través del reconocimiento y actuación en estadios preclínicos como el estadio A (factores de riesgo estrechamente ligados al desarrollo de IC) y estadio B (presencia de daño cardiaco estructural ligado al ulterior desarrollo de IC). La importancia del diagnóstico precoz está plenamente reconocida en subgrupos con alta probabilidad de presentar una disfunción sistólica ventricular izquierda (DSVI), por ejemplo pacientes tras un infarto agudo de miocardio en los que la ecocardiografía forma parte de la evaluación sistemática antes del alta4. En presencia de DSVI y/o IC sintomática, distintos tratamientos farmacológicos (IECA, ARA-II, bloqueantes beta, antialdosterónicos) han demostrado ser eficaces para modificar el curso clínico de la enfermedad, reducir las complicaciones y mejorar la supervivencia5,6.
En la historia natural de la IC, distintos sistemas neurohormonales se activan desde estadios iniciales, aun en ausencia de síntomas clínicos, posiblemente durante meses o años2,7. Uno de los mecanismos involucrados desde fases precoces es el de los péptidos natriuréticos, secretados desde la aurícula y el ventrículo en respuesta a la sobrecarga de presión y/o volumen8.
La determinación plasmática del péptido natriurético ventricular tipo B (BNP) ha sido valorada en diversos estudios como posible método para el cribado de DSVI en la comunidad o en pacientes con sospecha clínica de IC9,10 o en población de alto riesgo, por ejemplo con un infarto de miocardio previo11. En presencia de síntomas clínicos (disnea) el BNP ha sido ampliamente validado en distintos estudios de modo que un valor normal de BNP prácticamente excluye (con un VPN del 98%) la insuficiencia cardiaca como factor causal, lo que le hace especialmente útil en los departamentos de urgencias12,13. El BNP ha demostrado ser también un excelente marcador pronóstico en la IC ya que sus valores plasmáticos se asocian fuertemente con el grado funcional del paciente y la severidad de la disfunción ventricular, pudiéndose utilizar en la práctica clínica para la monitorización y el seguimiento en el tratamiento de la IC crónica (tratamiento guiado)14.
Lo que se observa en los distintos estudios es que entre población asintomática con bajo riesgo de IC (por tanto, con baja prevalencia de enfermedad), la precisión y utilidad del BNP para la detección precoz de la DSVI es baja y, por el contrario, en población con alto riesgo de IC (con prevalencia de la enfermedad media o alta), y más aún en presencia de síntomas clínicos, la precisión y utilidad clínica aumentan significativamente, sobre todo a expensas de un elevado valor predictivo negativo14. Por tanto, la utilidad del BNP como método de cribado de la DSVI está en relación directa con la prevalencia de la misma en la población estudiada.
Algunas características demográficas (sexo, edad) o clínicas (presencia de insuficiencia renal, obesidad), frecuentes en la población atendida, pueden modificar los valores de BNP y de hecho se definen distintos puntos de corte por ejemplo según la edad8,14
El objetivo principal de nuestro estudio es determinar la validez y utilidad del BNP para la detección de DSVI en pacientes con perfil de alto riesgo de IC atendidos en condiciones de práctica clínica habitual en atención primaria, donde la incertidumbre diagnóstica es habitualmente elevada y los recursos diagnósticos limitados2.
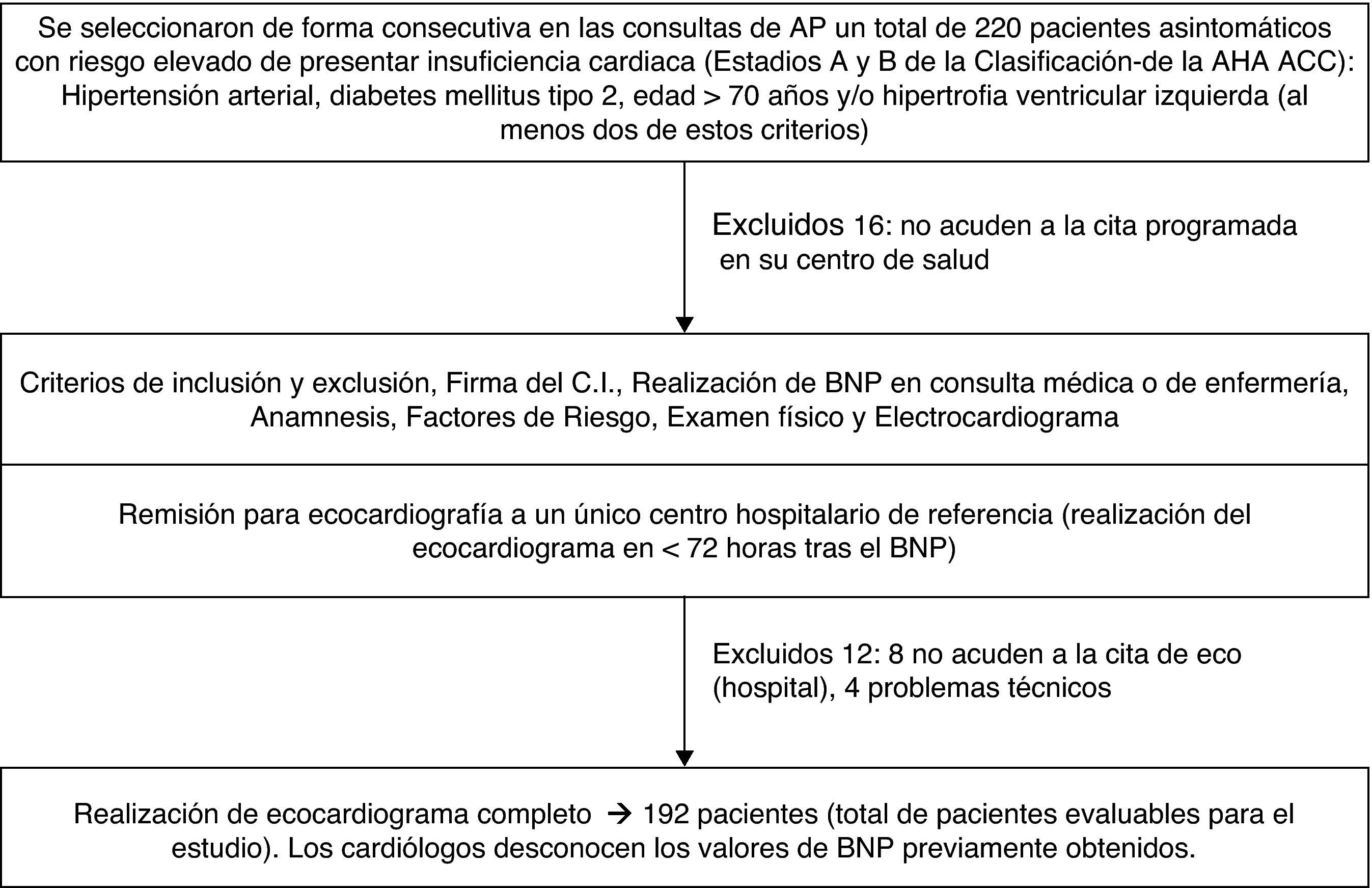
Material y métodosDiseño general y población de estudioSe realizó un estudio multicéntrico descriptivo transversal de validación de prueba diagnóstica en 7 centros de salud pertenecientes a 4 áreas sanitarias del Servicio Madrileño de la Salud, de febrero a junio de 2008.
Los criterios de inclusión y exclusión y del resto de criterios de valoración, así como el cálculo del tamaño de la muestra han sido publicados previamente15. Se trata de pacientes asintomáticos con riesgo elevado de IC sin diagnóstico previo de IC ni evidencia o antecedentes de DSVI conocida. Se utilizaron los factores de riesgo de IC definidos en el estudio de Framingham de forma combinada con la definición de estadio A y B de la AHA/ACC3. Los pacientes se seleccionaron de manera consecutiva entre los que acudían a consulta para controles rutinarios. Se solicitó la participación voluntaria, incluyendo la firma del consentimiento. Se informó del estudio y se obtuvo la aprobación de los comités éticos de los centros correspondientes.
Se recogieron datos de anamnesis, exploración física y electrocardiograma (ECG) para evaluar los factores de riesgo de IC. La determinación del BNP se realizó en la consulta de atención primaria por el médico y la enfermera responsable del paciente utilizando el Triage BNP test® (Biosite®) basado en técnica de RIA (radioinmunosorbent assay) que permite la obtención de un resultado rápido (< 15min) con una muestra de 2ml de sangre venosa, siguiendo de forma estricta las instrucciones del fabricante. La valoración de las concentraciones de BNP se realizó por los investigadores sin conocer los resultados de la ecocardiografía. Posteriormente los pacientes eran enviados al servicio de Imagen Cardiaca del Hospital General Gregorio Marañón de Madrid para la realización de un ecocardiograma (en las siguientes 72h) que constituyó la prueba de referencia. La valoración ecocardiográfica fue realizada por 2 cardiólogos especializados independientes (concordancia interobservador > 95%) que desconocían los valores de BNP. Se calculó la fracción de eyección del ventrículo izquierdo (FEVI) a través del método de Simpson, considerando disfunción sistólica si FEVI<50%. La valoración de la función diastólica se realizó midiendo mediante ecocardiografía Doppler los siguientes parámetros16: relación onda E/onda A (normal > 1), tiempo de desaceleración de la onda E (normal 200-220ms), tiempo de relajación isovolumétrica (normal > 100ms), velocidad máxima de la onda AR en venas pulmonares (menor 35cm/s), diferencia entre la duración de la onda AR de las venas pulmonares y la onda A del flujo mitral (normal < 20ms), velocidad de la onda E por Doppler tisular (normal > 8cm/s) y la velocidad de propagación del llenado mitral en modo M-color (normal > 45cm/s). Se consideró que existía disfunción diastólica cuando se encontraban alterados 3 o más de los anteriores parámetros. Se utilizó el equipo ACUSON SEQUOIA 512 y se obtuvo la grabación en soporte vídeo digital de los estudios.
Variables y métodos estadísticos utilizadosLas variables principales para el análisis descriptivo fueron: edad, sexo, antecedente de cardiopatía isquémica, hipertensión arterial, diabetes, tabaquismo, dislipidemia, obesidad y ECG anormal. Cuando las variables seguían una distribución normal se utilizaron proporciones o media y desviación estándar, en caso contrario se usaron rangos y mediana.
Se empleó el análisis de las curvas ROC para valorar la capacidad del BNP para detectar disfunción del ventrículo izquierdo. Se escogió el valor que tuviera una óptima sensibilidad con la mayor especificidad posible. Se calculó la sensibilidad, especificidad, valor predictivo positivo (VPP) y valor predictivo negativo (VPN) con sus intervalos de confianza para ese punto. Se realizó un análisis comparativo entre los niveles de BNP en los pacientes con disfunción ventricular sistólica, diastólica o ambas para comprobar si las diferencias eran estadísticamente significativas. En el análisis comparativo se utilizó el test de Kolmogorov-Simonov, que documentó que los valores de BNP no seguían una distribución normal, por lo que se utilizó el test de U de Mann-Whitney.
ResultadosSe incluyeron 204 pacientes con alto riesgo de IC. En 12 casos no fue posible la realización del ecocardiograma (8 no acudieron a la cita, 4 dificultades técnicas), por lo que fueron incluidos en el análisis final 192 pacientes. En el análisis descriptivo de los datos demográficos y clínicos se obtuvo una mediana de edad de 72,00 años (63,32-80,68), siendo el 46,9% varones y el 53,1% mujeres. Los factores de riesgo, datos clínicos, así como los tratamientos farmacológicos se recogen en la tabla 1.
Características basales de los pacientes
| Variable | Número absoluto y proporción sobre la muestra total (n=192) |
| Características generales | n (%) |
| Sexo | |
| • Varones | 90 (46,9%) |
| • Mujeres | 102 (53,1%) |
| Raza | |
| • Blanca | 188 (98%) |
| • Otras | 4 (2%) |
| Factores de riesgo y antecedentes | |
| • Hipertensión arterial | 179 (93,2%) |
| • Diabetes mellitus | 92 (48%) |
| • Cardiopatía isquémica | 42 (21,8%) |
| • Tabaquismo | 25 (13,1%) |
| • Obesidad (IMC > 30) | 77 (40,1%) |
| • Dislipidemia | 104 (54,1%) |
| Fármacos cardiovasculares | |
| • Diuréticos tiacídicos | 112 (58,3%) |
| • Diuréticos del asa | 10 (5,2%) |
| • IECA | 84 (43,7%) |
| • ARA-II | 42 (21,8%) |
| • Antialdosterónicos | 8 (4,1%) |
| • Bloqueantes β-adrenérgicos | 50 (26%) |
| • Antagonistas del calcio | 44 (22,9%) |
| • Digoxina | 10 (5,2%) |
| • Otros antiarrítmicos | 6 (3,1%) |
| • Nitratos | 26 (13,5%) |
| • Aspirina | 50 (26%) |
| • Acenocumarol | 12 (6,2%) |
| • Estatinas | 118 (61,4%) |
ARA-II: antagonistas del receptor de la angiotensina II; BCRI: bloqueo completo de rama izquierda; ECG: electrocardiograma; HVI: hipertrofia ventricular izquierda; IECA: inhibidores de la enzima conversora de la angiotensina; IMC: índice de masa corporal.
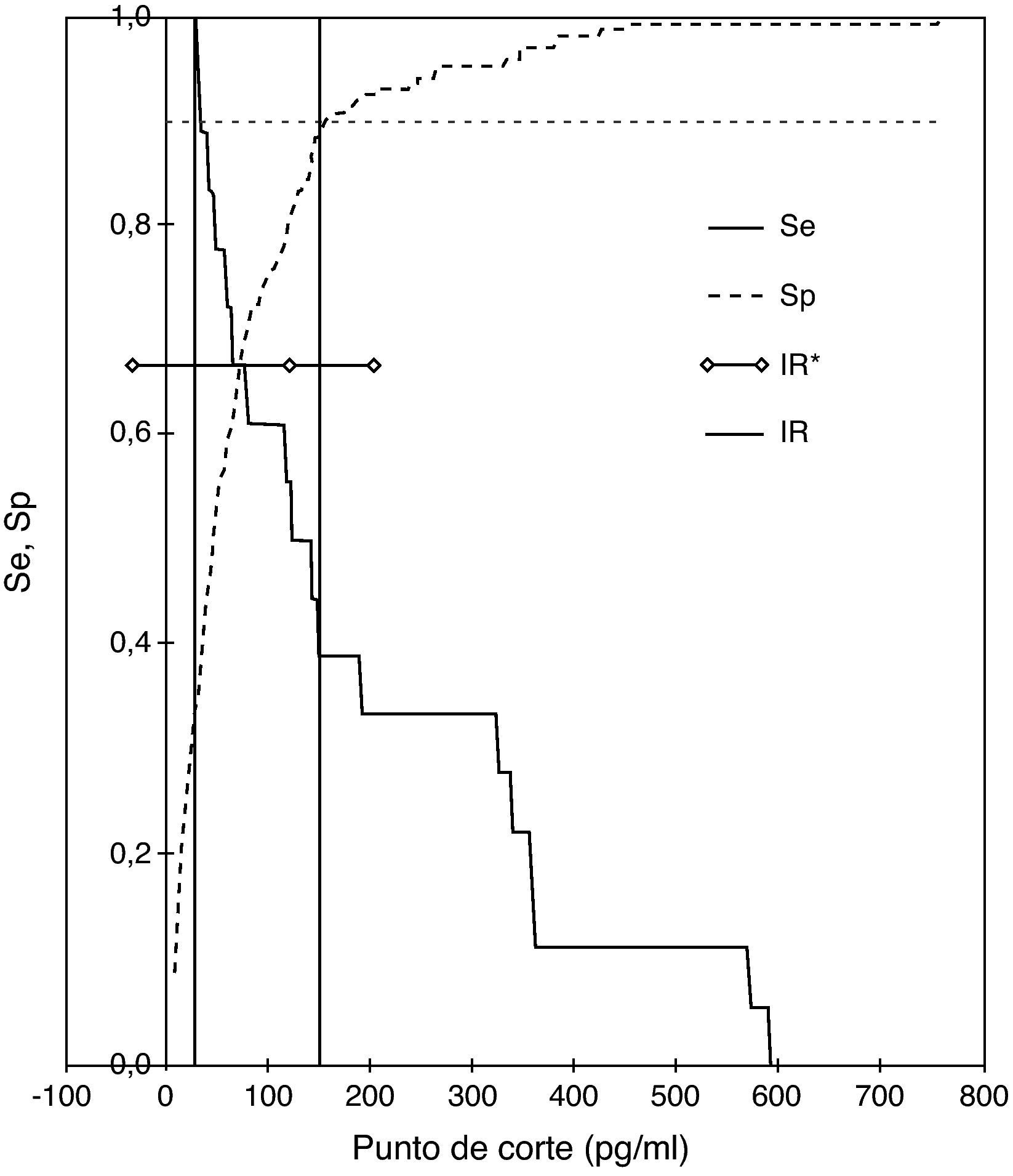
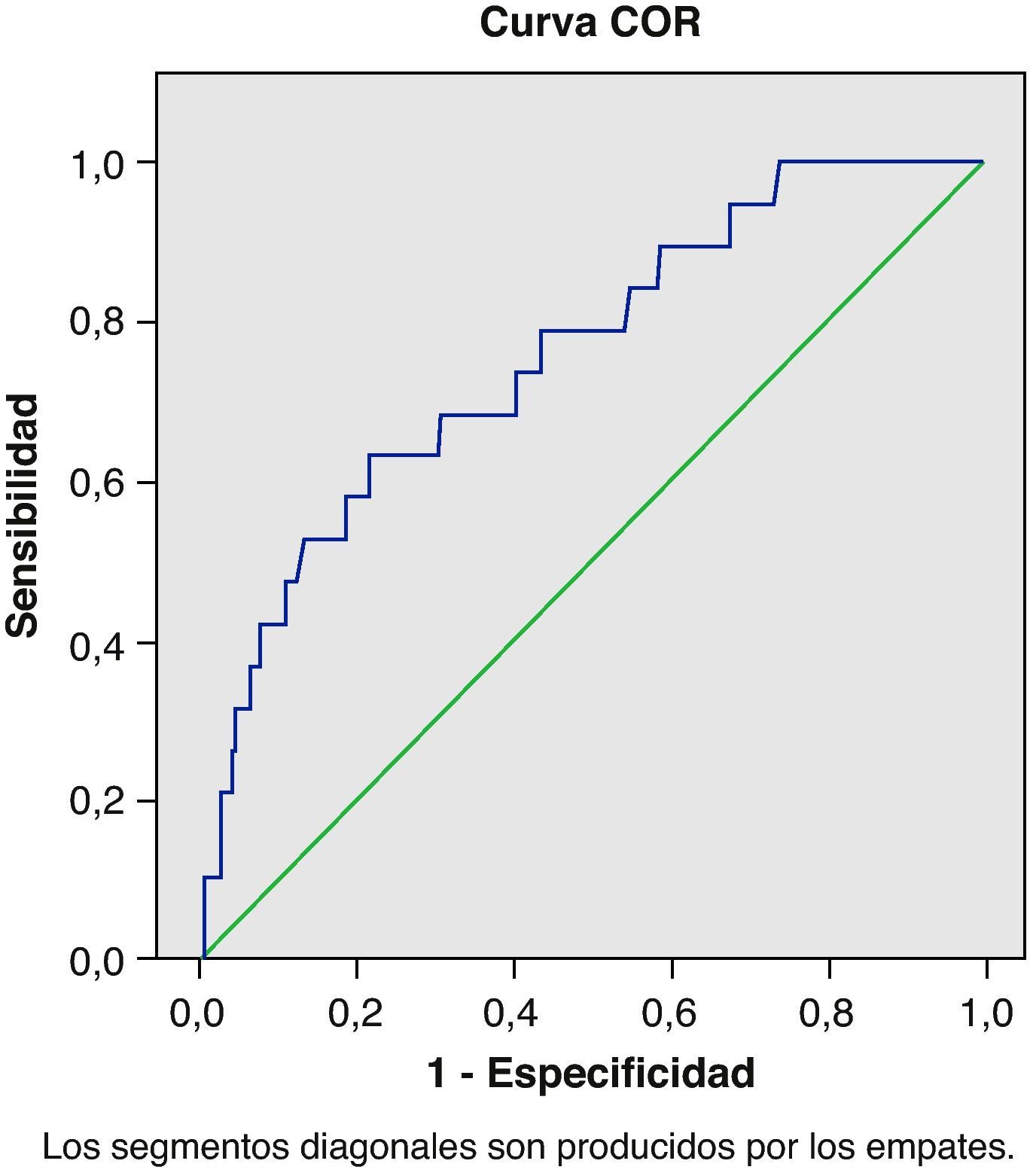
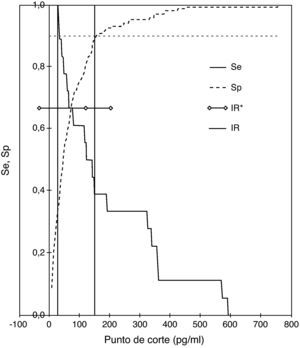
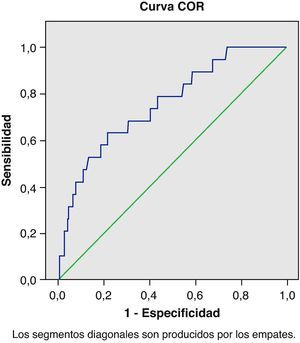
El valor de BNP seleccionado en las curvas ROC como mejor punto de corte para el diagnóstico de DSVI fue de 71,00 pg/ml (38,07-151,00) (fig. 1); obteniendo un área bajo la curva de 0,757 (IC 95%: 0,64-0,87) (fig. 2). La sensibilidad del test para el diagnóstico de disfunción sistólica fue del 75% (IC 95%: 50,66-99,34), la especificidad del 70,2% (IC 95%: 62,81-77,56), el VPP del 20% (IC 95%: 9,05-30,95), y VPN del 96,6% (IC 95%: 92,86-100), siendo la prevalencia de DSVI en la muestra estudiada del 9,04% (IC 95%: 4,53-13,55).
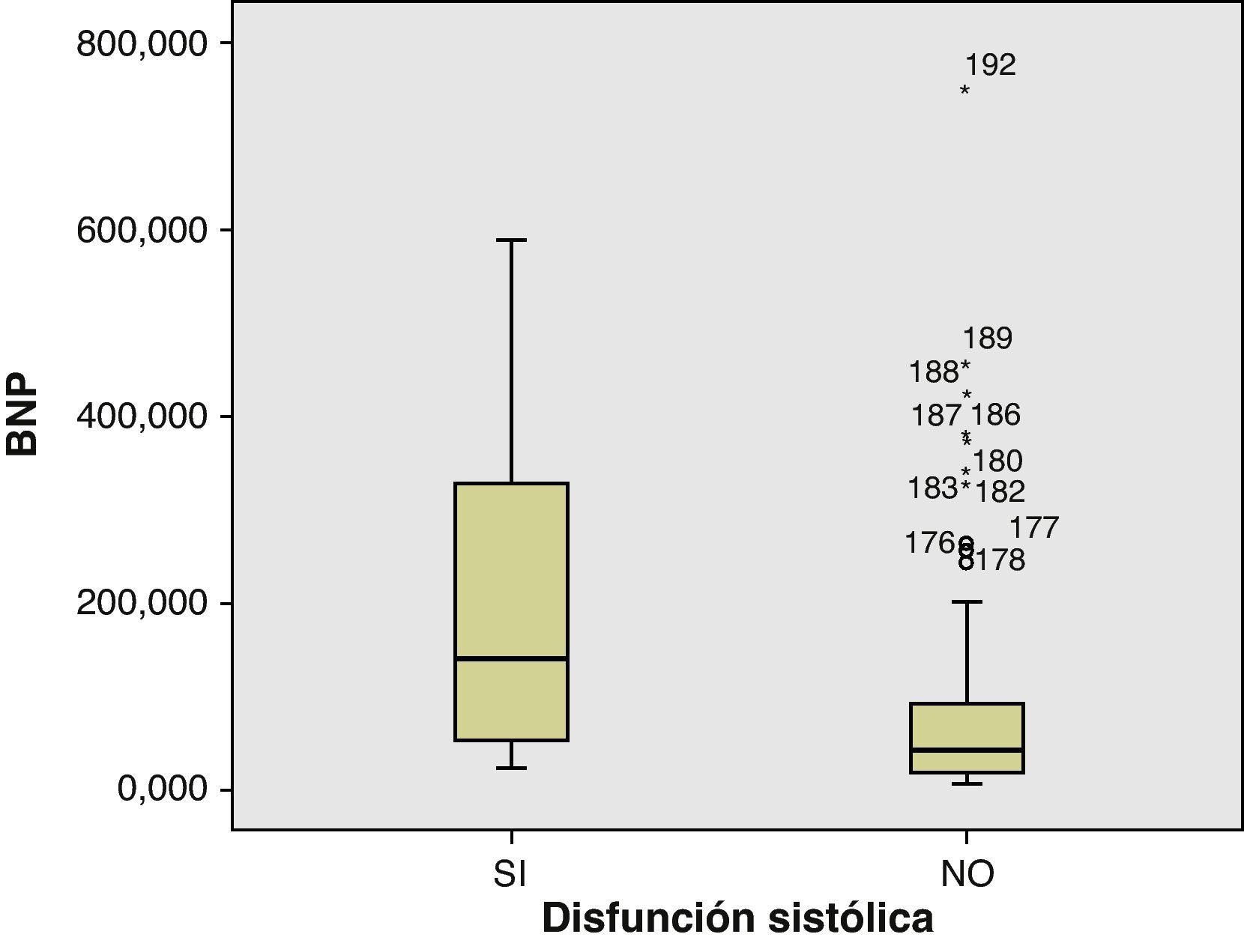
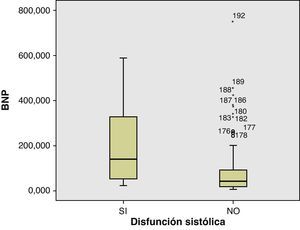
Al comparar los niveles de BNP según presencia o ausencia de disfunción ventricular sistólica, diastólica o ambas, obtuvimos los siguientes resultados: la mediana de los niveles de BNP en pacientes con DSVI fue de 139,00 pg/ml, respecto a 42,15 pg/ml que no la presentaban, con una diferencia estadísticamente significativa (p<0,01) (fig. 3). La mediana de niveles de BNP en pacientes con disfunción diastólica fue de 41,20 pg/ml, con respecto a 48,80 pg/ml que no la tenían (p=0,839); y la mediana de los niveles de BNP en pacientes con cualquiera de las disfunciones fueron de 72,0 pg/ml, con respecto a 44,40 pg/ml que no las presentaban (p=0,088).
DiscusiónLa utilidad clínica del BNP se ha establecido en distintas situaciones clínicas en el contexto de la disfunción ventricular asintomática y la IC clínica14. Las Guías Europeas para el Diagnóstico y Tratamiento de la IC17, incluyen el BNP en el algoritmo diagnóstico de la IC junto a otras pruebas iniciales, como el electrocardiograma, la radiografía de tórax y el ecocardiograma. Sin embargo, aunque los valores bajos de BNP (< 100 pg/ml) «excluyen» (rule out) la IC y valores muy elevados (BNP > 400 pg/ml) apoyarían fuertemente el diagnóstico, hay una amplia zona gris (valores de BNP entre 100 y 400 pg/ml) donde las dudas diagnósticas se mantienen.
Un estudio observacional10 incluyó 610 sujetos de edad media para evaluar el BNP como marcador de diferentes grados de disfunción ventricular con o sin HVI, mostrando que los valores de BNP varían según el grado de disfunción y la presencia o ausencia de hipertrofia, con un VPN del 99,5% (mejor punto de corte, BNP=34 pg/ml) en pacientes con DSVI severa y HVI. En otro estudio11 realizado en 200 pacientes derivados a ecocardiografía para evaluar la presencia o ausencia de DSVI se utilizó el Triage®BNP Test (Biosite®). Los pacientes sin DSVI presentaron niveles de BNP más bajos con un punto de corte con mayor VPN (93%) de 38,5 pg/ml, mientras que el de mayor seguridad diagnóstica y especificidad (VPP: 98%, especificidad: 98%) fue de 75 pg/ml, similar al encontrado por nosotros.
Por tanto, los puntos de corte recomendados de BNP o NT-proBNP son más altos cuando se utiliza en el ámbito de urgencias para la valoración de pacientes con disnea y significativamente más bajos cuando se utiliza para el cribado de la DSVI en población general o de atención primaria9–15 donde la prevalencia de la enfermedad es significativamente menor. En cuanto a la DSVI asintomática, los resultados obtenidos en diversos estudios son controvertidos, ya que los rangos de BNP observados incluyen a menudo los valores normales de población general, no habiéndose demostrado aún su idoneidad como prueba de detección9. En un amplio estudio reciente18 realizado en Italia sobre una población de 1.012 pacientes en estadio A de la AHA/ACC (diabéticos y/o hipertensos captados en atención primaria), se encontró una sensibilidad del 100% y un VPN del 99,5% para detectar disfunción ventricular asintomática (sistólica y/o diastólica moderada o grave) utilizando el NT-proBNP con un mejor punto de corte de 125 pg/ml. Sin embargo, la prevalencia de disfunción sistólica en esta población fue anormalmente baja (1%) y por tanto 4 de cada 5 pacientes diagnosticados de disfunción ventricular (5% del total) lo fueron por disfunción diastólica. Se desconocen las implicaciones clínicas y terapéuticas de este hecho como mero hallazgo en ausencia de síntomas clínicos17 y por tanto el valor del cribado para este fin. El BNP no puede emplearse para realizar el diagnóstico diferencial del tipo de disfunción ventricular subyacente en pacientes con síntomas de IC ya que la elevación del BNP depende del aumento de la presión telediastólica del ventrículo izquierdo19.
Nuestro estudio se ha realizado en consultas de atención primaria en condiciones de práctica clínica habitual con un dispositivo de point of care (Triage BNP) por los propios médicos investigadores y enfermería, lo que reproduce bien las condiciones en que podría realizarse un cribado de disfunción ventricular en población de alto riesgo mediante detección oportunista20. Los valores séricos de BNP obtenidos se encontraban significativamente aumentados (p<0,01) en pacientes con disfunción sistólica, incluso analizados por separado según otras condiciones o factores de riesgo, lo cual indica que el BNP es un predictor independiente de DSVI. No hubo diferencias significativas para la disfunción diastólica, que fue muy frecuente sobre todo en sujetos hipertensos, hecho ya documentado21. Una proporción considerable de pacientes incluida en este estudio con valores de BNP intermedios o en la «zona gris» (un 25% del total de la muestra con valores de BNP entre 100-400 pg/ml) refleja la realidad de los pacientes atendidos en la práctica habitual de atención primaria.
Entre las limitaciones del estudio está no haberse utilizado un método de muestreo no probabilístico, por lo cual la representatividad no está asegurada respecto a toda la población de referencia. Adicionalmente, se conoce que el tratamiento con ciertos fármacos (IECA, bloqueantes beta) en el contexto de la IC sintomática, pueden modificar los valores plasmáticos del BNP; en el estudio, dichos fármacos eran utilizados sobre todo como antihipertensivos.
Un elevado VPN permite descartar (rule out) pacientes para la realización de ecocardiografía. El valor obtenido en el presente estudio (VPN > 96%) indica que en sujetos asintomáticos de alto riesgo en atención primaria en los que se pretende descartar la presencia de DSVI, el BNP dejaría sin reconocer a muy pocos pacientes. Aun así, en presencia de un riesgo de DSVI muy alto (por ejemplo, pacientes con cardiopatía isquémica) debería realizarse ecocardiografía en todos los casos. El bajo VPP (20%) y en particular la especificidad encontrada del 70% indica que 7 de cada 10 pacientes fueron bien clasificados por la prueba como «sanos» (ausencia de DSVI) al presentar un BNP inferior al punto de corte. Según estos resultados habría que realizar un ecocardiograma en una cierta proporción de pacientes que no presentarían DSVI –falsos positivos– (≈ 21% del total de pacientes del estudio) que resultaría asumible22.
El punto de corte óptimo para discriminar al paciente con mayor probabilidad de padecer DSVI fue de 71,00 pg/ml. Reducir el punto de corte, como se ha hecho en otros estudios en atención primaria o en la comunidad22,23 cuyos resultados son bastante concordantes con el nuestro, redundaría en una mayor sensibilidad a expensas de perder especificidad. El punto de corte podría modificarse en función de la prevalencia de DSVI en la población estudiada, que en nuestro caso ha sido alta (9%). Probablemente los valores de BNP combinados con otros datos clínicos o pruebas de fácil acceso en la consulta, como antecedentes personales, exploración física, ECG o radiografía de tórax, podrían aumentar la precisión diagnóstica y la utilidad de la prueba, lo que puede ser motivo de futuros estudios.
ConclusionesEl BNP puede tener utilidad en el diagnóstico precoz de DSVI en pacientes de alto riesgo de IC en atención primaria, con similares valores de sensibilidad y especificidad. Utilizando un punto de corte de 71 pg/ml se alcanza un elevado VPN (> 96%) que permitiría descartar (rule out) pacientes para la ecocardiografía. Los resultados positivos requieren confirmación diagnóstica.
- •
La determinación de BNP es muy útil en pacientes con disnea para descartar su origen cardiaco (VPN 98%) incluyéndose actualmente en el algoritmo diagnóstico inicial de la insuficiencia cardiaca en la guías clínicas.
- •
En pacientes asintomáticos, hay dudas sobre su pertinencia en el cribado de la disfunción ventricular sistólica. No parece indicado en la comunidad o población de bajo riesgo (baja prevalencia de la enfermedad).
- •
En determinados subgrupos de alto riesgo, se han documentado resultados positivos del cribado, pero existe cierta heterogeneidad y hay pocos estudios realizados en el ámbito de la atención primaria.
- •
En pacientes asintomáticos de alto riesgo de IC atendidos en la práctica habitual de atención primaria (sobre todo pacientes hipertensos con factores de riesgo adicionales) la determinación del BNP mediante un dispositivo de point of care en la propia consulta permite descartar la presencia de disfunción ventricular sistólica con un VPN del 96%.
Este proyecto ha sido posible gracias a una beca educacional no condicionada de AstraZeneca España y al apoyo logístico de Biosite® España.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.